Medizinische Katastrophen
Prof. Jütte zur Erinnerung an den Nürnberger Ärzteprozess, der am 09.12.1946 begann (DÄB Dtsch Arztebl 2021; 118(50): A-2384 / B-1957): „350 Ärzte unmittelbare Verbrecher … hinter den Anklagepunkten (verbargen sich hunderttausendfacher Mord an Psychiatriepatienten sowie brutale, tödliche Menschenversuche“.
Wie konnte es dazu kommen?
Können wir ähnliche Verbrechen künftig verhindern?
Schlechte Medizin
Bis vor 200 Jahren war Medizin meist wirkungslos und schädlich (Wooton 2006).
Heute dagegen fühlen sich die Kranken (bei uns) relativ sicher, wenn sie an Behandlungen glauben und auf Heilung hoffen. Sie vertrauen darauf, dass aus vergangenen Fehlern gelernt wurde.
Ist das so?
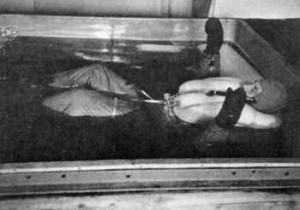
Vor siebzig Jahren wurde in Nürnberger Ärzteprozessen aufgedeckt, wie Gefangene in universitären Forschungsprojekten (u.a. in Dachau) zu Tode gefoltert worden. Einer der verantwortlichen Ärzte, Prof. Peter Mühlens, der Leiter des Tropeninstitutes Hamburg, hatte z.B. von 1933 bis 1943 KZ-Häftlinge und psychiatrisch Kranke mit Fleckfieber und Malaria infizieren lassen. Viele dieser Ärzte glaubten, wie der Lagerarzt Karl Gebhardt, völlig korrekt gehandelt zu haben:
„So hat mir, wie ich mich bemühte zu zeigen, das Dritte Reich […] auf ärztlichem Gebiete eine große Chance gegeben. Ich habe die Chance genutzt.“ (Gebhardt 1947)
Wie wurden Ärzte zu Tätern?
Warum z.B. wurden amerikanische Kriegsgefangene im Zweiten Weltkrieg im Rahmen der Erforschung der Tuberkulosebehandlung in Japan zu Tode operiert? Der japanischer Literaturpreisträger Shūsaku Endō war fasziniert von dieser Frage, werte alle verfügbaren Dokumenten und gestaltete ein Psychogramm der Beteiligten. Nuancen-reich schilderte er die Persönlichkeiten „normaler“ Krankenschwestern und Ärzte, die in die Geschehnisse hineingezogen wurden, sich verstrickten, und die es schließlich nicht mehr schafften, sich aus der Dynamik des Wahnsinns herauszulösen.
Waren es Psychopathen, die in Arztkitteln verkleidet, folterten und mordeten? Daran glaubt Endō nicht. Vielmehr sieht er die Schuld in den äußeren Umständen, die durch Ideologie, Dogmen, medizinischen Fortschrittsglauben, soziale Verpflichtungen, Normierung, Karriere-Chancen und gesellschaftlichen Anreize, im Prinzip wohlmeinende und auch zweifelnde Menschen zu Schuldigen werden ließen. Ein freier Wille, um moralisch zu handeln, sei angesichts dieser gesellschaftlichen Zwänge reine Illusion:
„Wenn ich mit solchen Entscheidungen konfrontiert worden wäre wie Dr. S. ? Wer bin ich schon, um zu sagen, dass ich dann anderes gehandelt hätte?“ (Endō 1958)
Könnten sich medizinische Verbrechen wiederholen?
Dafür spricht, dass nur wenige Jahre nach dem Zweiten Weltkrieg Mediziner in anderen Weltregionen erneut Menschen-Versuche unternahmen.
So wurden in Guatemala von 1946-48 Soldaten, Gefangene, Prostituierte und psychisch Kranke mit Syphilis infiziert. Die Liste ähnlicher Versuche (allein in den USA) ist lang: Unethical human experimentation (Wiki)

Ein anderes Beispiel:
In den französischen Kolonien wurde in den 1950er-Jahren versucht, die Schlafkrankheit mit einem neuen Medikament auszurotten (Lomidine / Pentamidin). In Massenkampagnen wurden die dazu notwendigen Spritzen zwangsweise und notfalls auch mit Gewalt verabreicht. Der Nutzen war gering. Dafür erkrankten viele oder starben an Krankheitsfolgen. 1957 wurden diese Menschenversuche schließlich eingestellt, und es wurde alles getan, um die angerichteten Schäden zu vertuschen (Lachenal 2014)
Das Misstrauen der Bevölkerung blieb (Lowes 2018), und erklärt, warum bis heute viele Menschen in Afrika Präventionsmaßnahmen aus dem Weg zu gehen versuchen.
Und auch heute gibt es „Gegenden ohne medizinische Ethik“ (medical ethics free zones) (NEJM 2013). Ärzte überwachen Folter und Exekutionen, oder sind an illegalem Organhandel (BMJ 2015) beteiligt.
Und Menschen werden weiterhin als Versuchskaninchen benutzt, um neue Produkte der Pharmaindustrie auszutesten (Somo, CNN, Pandemrix).
U.a. wie auch die 800.000 Kinder, die in den Philippinen 2016 – 2017 einen nicht ausgereiften Impfstoff erhielten. Vierzehn von ihnen verstarben (BBC 03.02.2018).
Mehr
Auch wenn Gutes getan werden soll, entstehen Schäden.
Die meisten Ärztinnen und Ärzte wollen helfen, unterstützen, lindern oder heilen. Und dabei sind sie meist zutiefst von der Sinnhaftigkeit ihres Handelns überzeugt.
Aber selbst dann verursachen sie manchmal Probleme, die es ohne ihre Behandlungen nicht gegeben hätte. Zum Beispiel bei der
Neurochirurgie mentaler Erkrankungen
Rosemary Kennedy, die lebenslustige Schwester des späteren Präsidenten JFK, wurde in ihrem 23. Lebensjahr an den renommierten Psychiater Walter Freeman ausgeliefert. Der behauptete, psychische Probleme weg-operieren zu können. Ihr Vater litt unter ihren Stimmungs-Schwankungen, und konnte ihre Unfähigkeit, die von ihm erwarteten intellektuellen und sportlichen Höchstleistungen zu erbringen, nicht ertragen.
Dr. Freeman war 1941 eine anerkannte Autorität seines Fachs. Sein Lehrer war der portugiesische Neurologe Egas Muniz, der für die Entdeckung des „therapeutischen Wertes der präfrontalen Leukotomie bei gewissen Psychosen“ 1949 den Nobelpreis erhielt.
Rosemary war eines der ersten, und vermutlich das berühmteste, Opfer von Freeman. Er trieb ihr ein hakenförmiges Instrument zwischen Nase und Auge in den Schädel. Und zerstörte dort den vorderen Anteil des Gehirns, der für menschliches Verhalten besonders typisch ist.
Nach diesem Eingriff war Rosemary keine „Nervensäge“ mehr. Sie verhielt sich wie ein Kleinkind, starrte regungslos die Wände an, konnte nur noch unverständliche Wortgebilde brabbeln, und blieb bis zu ihrem Tod ein Pflegefall.
Freeman selbst führte die „Frontale Lobotomie“ etwa dreitausendfünfhundert mal durch, und tourte mit einem „Loboto-mobile“ quer durch die USA. Von weiteren „Psycho-Chirurgen“ wurden in den USA über 40.000 Menschen verstümmelt, die anschließend in Asylen vegetierten.
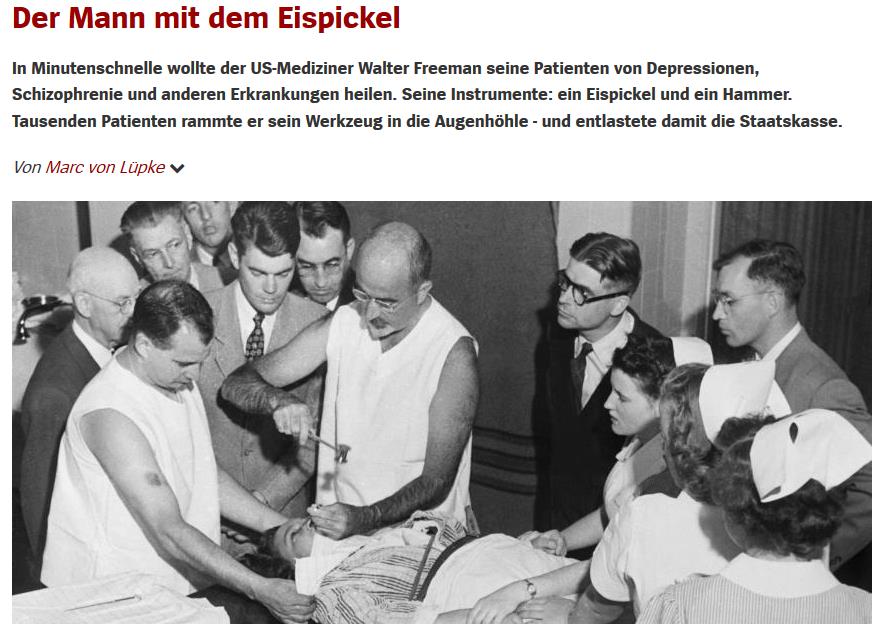
Bild :
Da hämmert jemand mit einem primitiven Küchengerät in die komplexeste Struktur eines Menschen hinein. Sieht niemand der Beteiligten? Warum erschauern sie nicht oder gruseln sich? Vielleicht deshalb, weil niemand das Überdeutliche (ein „Elefant im Raum“) anzusprechen wagt? Die Ärzte, Pfleger und Schwestern wirken nicht abgestumpft, sondern aufmerksam und interessiert an diesem Heilungsritual bei, das auf aktuellster Expertenmeinung beruht. Sie strahlen Bewunderung, Ehrfurcht und Glauben aus, und sind fasziniert, wie etwas Hoch-Komplexes (die glitschige Hirnmasse im Schädel) so konsequent einfach und genial repariert werden kann. Freeman selbst kann den von ihm verursachten Blödsinn natürlich nicht erkennen, weil er sich „hämmernd“ in Trance befindet. Und gerade diese absolut erscheinende Selbstgewissheit wahnhaften Handelns zieht die Umstehenden in den Bann seines pseudo-wissenschaftlichen Glaubensmodells. Mitgefühl mit dem Opfer hat, angesichts der rationaler Autorität der „Eminence based medicine„, nur noch seinen Platz in der Geste der helfenden Hände, die dem Opfer vermitteln sollen, dass jetzt „sicher alles gut werde“. Bild aus einem Artikel des Spiegel 28.02.2014
Spätestens als 1967 Freeman die verstümmelnden Eingriffe untersagt wurden, hätte die Psycho-Chirurgie aus den Operations-Sälen in die Museen umziehen müssen.
Sie tat es nicht. Im Gegenteil:
Freeman ebnete den Weg für immer weitergehende Verfeinerungen „neuro-chirurgischer Eingriffe in die Psyche“. (Mashour 2005, Jeha 2007, Stone 2008, Lapidus 2013). Dieses mechanische Gefummele in hoch-komplexe, nur ansatzweise quanten-physikalisch erfassbare System-Zusammenhänge (Buzsáki 2018) macht keinen Sinn. Aber trotzdem geschieht es: Bis der erste Kopft transplantiert wird, ist nur noch eine Frage der Zeit. (Ren 2017)
„Wer als Werkzeug einen Hammer besitzt,
sieht in jedem Problem einen Nagel.“ Watzlawick
Die Lobotomie-Katastrophe war kein Einzelfall.
Als Beispiele für die Vielzahl kleiner und großer Fehlentwicklungen der modernen Medizin, stehen hier drei Eingriffe in der Schwangerschaft, die zum Zeitpunkt ihrer Einführung jeweils für völlig harmlos gehalten wurden:
Thalidomid (Contergan©)
1954 Jahren wurde Thalidomid (α-Phthalimidoglutarimid) entdeckt, und als nebenwirkungsarmes Schlaf und Beruhigungsmittel hergestellt. Spätestens ab 1957 wurde es schwangeren Frauen als Mittel gegen Schlaflosigkeit, Ängste und Übelkeit verschrieben. Ab 1960 konnten die Frauen das Medikament schließlich in Deutschland auch ohne Rezept kaufen. In der Folge wurden 10.000 bis 20.000 Säugling mit schweren Missbildungen der Arme, Beine und zum Teil auch der Augen und Ohren geboren. Viele dieser Schäden führten zum Tod. 46 Jahre nach dem Bekanntwerden der ersten Missbildungen erklärte sich die Herstellerfirma Grünenthal zu einer Entschädigung bereit. Erst am 15. Juli 2009 konnten 50 Mill. € an Betroffene verteilt werden.
Diethylstilboestrol bei Schwangeren
1938 wurde ein synthetisches Östrogen Diethylstilboestrol (DES) an der Universität Oxford entwickelt. 1940 wurde es in den USA zur Behandlung verschiedener Wechseljahrsbeschwerden und zum Abstillen zugelassen. DES erwies sich als weitgehend nebenwirkungsfrei. Außerdem schien es gegen wiederholte Fehlgeburten und auch gegen Übelkeit in der Schwangerschaft zu helfen. Vermutlich erhielten mehr als 3 Millionen Schwangere DES, zum großen Teil in den USA, aber auch in weiteren Ländern. Tatsächlich war der Nutzen des Medikamentes sehr gering (AMJOG 1953, 66:1062-81). Trotzdem wurde es Dank eines genialen Marketings massenhaft verkauft. Erst 1971 wurde erstmals gezeigt, dass die Einnahme von DES in der Schwangerschaft (14-22 Jahre nach der Geburt) das Entstehen einer seltenen Krebsart (hellzelliges Adenokarzinom der Vagina) erhöhte (NEJM 1971, 284:878-81); heute ist bekannt: etwa um das Vierzigfache. Weitere Störungen, die vermutlich mit DES-Gaben in der Schwangerschaft zusammenhängen, sind Unfruchtbarkeit, ein höheres Risiko für Fehlgeburten und Brustkrebs. Ein Teil der schweren Nebenwirkungen wurde deshalb nicht früher entdeckt, weil sie sich (im Gegensatz zu Thalidomid) erst viele Jahre später zeigten. Und weil kein einfach-mono-kausaler Zusammenhang bestand, weil sich viel Schadwirkungen in komplexen Zusammenhänge gegenseitig ungünstig beeinflussen.
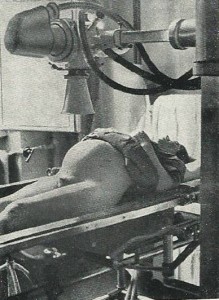
Leukämie und niedrig dosiertes Röntgen in der Schwangerschaft
In vielen Industrieländern wurde nach 1945 empfohlen, die Beckenknochen von Schwangeren zu röntgen. Man wollte daraus ableiten, ob eine Geburt auf natürlichem Wege erfolgen könne, und so die Zahl schwierig verlaufender Geburten senken. Die Technik der Röntgenbestrahlung war sehr einfach anwendbar und schmerzfrei. Die Risiken schienen sehr gering zu sein, weil bei dem kurz zuvor durchgeführten „Großversuch“ in Hiroshima und Nagasaki Schwangere viel höheren Röntgendosen ausgesetzt waren, aber sofern sie überlebten, von den Behörden relativ wenig bleibende Schäden bei Kindern gemeldet worden waren. Außerdem traten bei den Beobachtungen unmittelbar nach niedrig-dosierten diagnostischen Bestrahlungen keine nennenswerten Nebenwirkungen auf. Die ungeborenen Kinder schienen in ihrem Wohlbefinden nicht beeinträchtigt zu sein.
Man argumentierte im Prinzip so, wie es auch heute bei anderen Eingriffen in der Schwangerschaft immer noch üblich ist: Es bestehe vermutlich ein gewisser Nutzen, den man den Schwangeren aus ethischen Gründen nicht vorenthalten könne. Zudem sei eine erhöhte Sterblichkeit für Mutter und Kind ausgeschlossen, und für langfristige Schäden irgendeiner unbekannten Art gäbe es keinerlei Beweise. Also sei die Anwendung der Methode bedenkenlos.
Folglich wurden in Europa und Nordamerika in einigen Krankenhäusern bis zu 25 % der schwangeren Frauen gemäß der damals aktuellen Leitlinien geröntgt (Lewis 1960). In den Fünfzigerjahren fiel dann der Epidemiologin Stewart ein Anstieg von kindlicher Leukämie in England auf. Da ihr das ungewöhnlich erschien, suchte sie nach Hinweisen auf Ereignisse, die für die betroffenen Kinder vermehrt zutrafen.
Sie fand in ihrer ersten Studie, dass von 296 Kindern, die im Alter unter zehn Jahren an Leukämie verstorben waren, 46 im Mutterbauch geröntgt worden waren. In der Kontrollgruppe von 269 Kindern waren es nur 24 (Steward 1956). Zwei Jahre später veröffentlichte sie, dass Leukämie (und wenige andere Karzinome) bei 13,7 % von 1.299 der Kinder aufgetreten, die in der Schwangerschaft geröntgt worden waren. In der Kontrollgruppe lag die Rate nur bei 7,2 % (Stewart 1958). Diese Veröffentlichungen führten keineswegs zu einer Veränderung der Expertenempfehlungen. Stattdessen wurde u.a. diskutiert, dass die Beobachtungen, zumindest in einem Krankenhaus, die hohe von Stewart vermutete Krankheitswahrscheinlichkeit nicht bestätigten (Lewis 1960). Alice Stewart und ihre Mitarbeiter konnten jedoch ihren Verdacht durch intensivere Datenanalysen und größere Beobachtungszeiträume später deutlich bekräftigen, und begannen auf dieser soliden Basis auch die möglichen ursächlichen Zusammenhänge zu diskutieren (Stewart 1962).
Dennoch wurde die Methode weiterhin als wirksam empfohlen (Barron 1964). Erst 1974 schien es schließlich nicht mehr umstritten zu sein, dass das Risiko später an Leukämie zu versterben bei bestrahlten Ungeborenen etwa 2-3 mal so groß sei wie bei nicht geröntgen Kindern, und es für dieses Phänomen auch keinen unteren Grenzwert gäbe. (Mole 1974)
Inzwischen ist es etabliert, dass niedrig dosierte, diagnostische Röntgenbestrahlungen auch außerhalb der Schwangerschaft in der frühen Kindheit das Risiko für das spätere Auftreten von akuter lymphatischer Leukämie erhöhen (Steward 1986, Wakeford 2003, Bartley 2010). Leukämie ist mittlerweile der häufigste Krebs bei Kindern und die Zahl der Erkrankten nimmt in entwickelten Ländern weiter zu (Shah 2007).
Der Nutzen der Beckenausmessung durch Röntgenstrahlen war bereits 1975 angezweifelt worden (Kelly 1975). Selbst Ausmessungen des weiblichen Beckens mit Magnet-Resonanz-Scannern (MRI) die Sektioraten nicht senken konnten (von Loon 1997). Denn das weibliche Becken passt sich während der Geburt flexibel und elastisch an die sich dynamisch verändernden Raumverhältnisse an.
Schließlich wurde 2007 endgültig empfohlen, die Methode wegen fehlenden Nutzens nicht mehr einzusetzen. (Rosenberg 2007)
Es dauerte also ein halbes Jahrhundert bis zur Abschaffung einer Intervention, die Schwangeren fast keinen Nutzen brachte, aber langfristig erheblichen Schaden anrichtete.
Die Faszination der Verwandlung vierdimensionaler, dynamischer Vorgänge in einfach-flache Bilder hat aber im Markt der Medizin nichts von seinem Reiz verloren.
Duogynon (später Cumorit, engl. Primodos)
In den 70iger Jahren wurden gehäuft Missbildungen bei Kindern beobachtet, deren Mütter einen Schwangerschaftstest erhalten hatte. Den Frauen war von ihren Ärzten zwei Tabletten eines Gestagen-Östogen-Kombinationspräparates verschrieben wurden (Inhaltsstoffe: Norethisteron-acetat und Ethinylöstradiol). Sie sollten eine Menstruation auslösen, oder, falls das nicht eintreffen würde, belegen, dass die Frauen schwanger seien.
Die Medikamenten-Kombination war vor ihrer Zulassung nicht ausführlich auf die Risiken möglicher embryonaler Schädigungen oder Abortauslösung untersucht worden. Die spätestens ab 1975 immer deutlicheren Zusammenhänge wurden von dem Hersteller (Schering) und von den Zulassungsbehörden nicht umfassend analysiert. Weltweit wurde das Medikament bis in die Achtzigerjahre als Schwangerschaftstest weiter vertrieben. Erst nach 1978 wurde es für diese Indikation vom Markt genommen. Im Gegensatz zu den Mißbildungs-Opfern von Contergan erhielten die Geschädigten keine Unterstützung. Berichte über Nebenwirkungen, die zu Regressansprüchen gegen die Herstellerfirmen hätten führen können, wurden erfolgreich vertuscht und verdrängt:
- Reportage in Englisch SkyNews 2017: „Primodos. The Secret Drug Scandal„
- Reportage des BR 2016: „Der vertuschte Skandal“, oder in der ARD Mediathek
- Nachweis von embryonalen Mißbildungen im Tierversuch:
Brown et.al, Nature 13.02.2018, Scientific Reports 8:2917 - Anfrage im Bundestag 2018: „Das Präparat Duogynon® als Ursache embryonaler Fehlbildungen und die Entschädigung der Betroffenen“
Vorsorge- oder Interventionsprinzip?
Die ersten Gesundheitsphilosophen Griechenlands und Chinas wollten Schäden verhindern. Sie verlangten daher, dass sich Ärzte an das Vorsorgeprinzip halten sollten. Und sie empfahlen, dass der, der rät, ob ein Bein abgenommen werden muss, nicht der sein darf, der das Bein anschließend amputiert.
Heute ist es eher die Regel, dass die, die beraten, auch gleich die geeigneten Lösungen verkaufen.
Literatur
Komplex
- Buzsáki G. et al (2012): Brain rhythms and neural syntax: implications for efficient coding of cognitive content and neuropsychiatric disease, Dialogues in Clinical Neuroscience, 2012, 14(4)
- Taleb N: Publikationen, Home-Page, verwandte Seite: Edge
Vorsorge
Ethik
- Lachenal G. The Lomidine Files. The Untold Story of a Disaster in Colonial Africa. John Hopkins Univ Press 2017 (Original in franz. 2014)
- Lowes S., Montero E. : The Legacy of Colonial Medicine in Central, Harvard Univ. 25.02.2018
- Shūsaku Endō: Meer und Gift, Fischer TB, Frankfurt 1984, Erstausgabe: Tokio, 1958. Buchbesprechungen: 1) „aus.gelesen 2011″, 2) Roy, BMJ 2009;338:b782
- Wooton D: Bad Medicine: Doctors Doing Harm Since Hippocrates, Ox Univ Press 2006
Psycho-Chirurgie
- Bilder (St. Elisabeth Hospital D.C.)
- History of Psychosurgery (Wiki)
- Psychosurgery (Wiki)
- Timeline (NPR 16.12.2005)
- Christmas D et al Neurosurgery for mental disorder, Advances in Psychiatric Treatment May 2004, 10 (3) 189-199
- Jeha EL et al.: Surgical outcome and prognostic factors of frontal lobe epilepsy surgery, Brain 2007, 130: 574–584
- Lapidus KA et al: History of psychosurgery: a psychiatrist’s perspective. World Neurosurg. 2013; 80(3-4):S27.e1-16 – Neuromodulation for Obsessive–Compulsive Disorder. Neurotherapeutics. 2014 Jul; 11(3): 485–495.
- Mashour et al: Psychosurgery: past, present, and future, Brain Research Reviews 48 (2005) 409– 419
- „Neurochirurgie für mentale Störungen“
- in England 2015: Mind.org.uk
- in China 2013: Heeramun-Aubeeluck A, Afr J Psychiatry 2013;16:177-181)
- Stone A: Psychosurgery: Old and new Psychiatric. Psychiatric Times 02.06.2008
- Ren X, Canavero S: HEAVEN in the Making: Between the Rock (the Academe) and a Hard Case (a Head Transplant), AJOB 17.112017: 200-205