Medikalisierung
Inhalt
- Health 2.0 (Link 10.01.2023)
- Krankheit für alle! (Link 04.12.2023)
- Krisen stabiler Wachstumsmarkt
- Zu viel Psychopharmaka
- Patient*innen ohne Grenzen
- Gesundheits-Angst
letzte Aktualisierung: 24.07.2019
Krisen stabiler Wachstumsmarkt
… Die Wahrscheinlichkeit, dass Sie morgen früh krank aufwachen, ist zur Zeit so hoch wie selten zuvor. In den USA ist das gerade eben etwa dreißig Millionen Amerikanerinnen und Amerikanern passiert, über Nacht. …“ B. Hontschik: FR 18.11.2017
Medizin ist ein weltweit in alle Lebensbereiche dynamisch wuchernder Wirtschaftssektor mit hohen Profitraten. Nur ein Teil davon ist „evidence based“ oder anderen Formen der Qualitäts-Überprüfung zugänglich. Vieles ist Drogerie-Scharlatanerie-IGel-Placebologie-Kosmetologie oder nicht indiziert („Übertherapie“) oder einfach giftiger Mist. In vielen Ländern ist u.v.a. z.B. das Risiko für Infektionen bei Kontakt mit dem Gesundheitsmarkt sehr hoch, und weil inzwischen Antibiotika gegen Kopfschmerz in jedem Tabakladen verkauft werden, finden wir bei Migrantinnen häufig Antibiotikaresistenzen.
Der Bremer Soziologe Ivan Illich wies schon vor 30 Jahren darauf hin, dass die Medizin inzwischen eine wesentliche Morbiditätsursache geworden sei, mit der man sich „Gesundheit-Politik“ beschäftigen müsse. Zum Beispiel so:
- Studien durchführen, die klären welche Auswirkungen bestimmte Gesundheitsleistungen auf Krankheitswahrscheinlichkeiten haben (z.B. u.a. Reisemedizin).
- Gesundheitspolitik am Vorsorgeprinzip orientieren.
- „Bad Medicine“ und gefährliche Kommerz-Placebologie: so weit wie möglich durch Gesetze und Kontrollen reglementieren.
- Menschen mit guter Medizin so behandeln, dass ihre Nachfrage nach weiteren Leistungen im Gesundheitsmarkt deutlich sinkt. Sich also (vorsorge-orientiert) am wesentlichen Indikator für Gesundheit orientieren: „Deutlich geringeres Verlangen nach dem Kauf von weiteren Medizinprodukten“.
Der Gesundheitsmarkt wächst: weltweit, dynamisch, krisen-sicher.
Hessen (ist die) „Nummer 1“ in der Industriellen Gesundheitswirtschaft: Mit einer Bruttowertschöpfung von 10 Mrd. €, der Beschäftigung von mehr als 90.000 Erwerbstätigen und einem Exportbeitrag von rund 11 Mrd. € ist Hessen in der Industriellen Gesundheitswirtschaft in Deutschland führend. gesundheitsindustrie-hessen
Kondratjew Zyklen
Der Ökonom Leo A. Nefiodow sagte vor einigen Jahrzehnten voraus, dass die Kommerzialisierung der „Gesundheit“ alle anderen Märkte an Dynamik übertreffen werde. Dabei bezog er sich auf die Beobachtungen von Nikolai D. Kondratjew (1892-1932), der kapitalistische Wachstums-Zyklen beobachtet hatte.
Kondratjew beschrieb, wie den Aufschwungs-Phasen der Produktion regelhaft Krisen folgten, die im Zuge technischer Innovationen wieder überwunden werden, und denen dann ein neuer ökonomischer Aufschwung folgt:
- Zyklus: Revolutionierung der Herstellung von Bekleidung (Manufakturen).
- Zyklus: Massentransport mit Eisenbahn und Schiffen (Stahlindustrie).
- Zyklus: Massenkonsum (Elektro- und Petrochemische Industrie).
- Zyklus: individuellen Mobilität (Autoindustrie).
- Zyklus: Informationstechnologie (Softwareindustrie).
- Zyklus: Medikalisierung aller Lebensbereiche (Bio-Technologie, Wellness, Gesundheits- und Krankheits-Industrie)
… Dreißig Millionen Amerikanerinnen und Amerikanern (wurden über Nacht als krank erklärt) … Der Tag ist nicht mehr weit, an dem eigentlich überhaupt niemand mehr von sich sagen kann, sie oder er sei gesund. … Wir werden alle immer kränker und kränker und haben es doch gar nicht gemerkt. Frankfurter Rundschau, 18.11.2017
Die Kontrolle der Gesundheitsmärkte ist lückenhaft.
In den Gesundheitsmärkten der Entwicklungs- und Schwellenländer wimmelt es von Geschäftemachern, Profiteuren, Scharlatanen und Betrügern. Und vieles von dem, was diese dort verkaufen, ist giftig.
Auch in gut überwachten Gesundheitssystemen drohen Risiken. Z.B. wenn Labor-Zufallsbefunde oder belanglose Auffälligkeiten bildgebender Verfahren dazu führen, dass etwas ohne einen Nutzen behandelt wird (Moynihan 2012, Yudkin 2011). Oft verschwimmen im Gesundheitsmarkt die Grenzen zwischen normal und nicht normal, und dann erscheint es den Behandlern gerechtfertigt zu sein, alles zu behandeln, wofür im Markt Produkt angeboten werden.
Vom Gesundheitswesen gehen für die Gesundheit
mehr Gefahren aus als Nutzen. Ivan Illich 1974
Weltweit wird so zunehmend für jedes psychologisch-körperliche Problem eine medizinische Lösung gefunden. Davon ist Deutschland nicht ausgespart:
1,5 Mrd. Euro sollen allein von Ärzten für so genannte „Individuelle Gesundheitsleistungen“ (IGeL) ausgegeben werden (SPD 2012). Der Nutzen dabei ist meist fraglich und die Risiken unklar (IGeL-Monitor).
„Über-diagnostizieren“: Menschen, die gesund werden wollen, krank machen. Carter 2015
Viele Probleme, die im Gesundheitswesen behandelt werden, wären ohne das Gesundheitswesen gar nicht entstanden
Z.B. sollen dreißig Prozent aller Krankenhauseinweisungen bei alten Menschen auf die Wechselwirkungen von Medikamenten zurückführen sein (Prof. Osterbrink, FAZ 22.10.2017)
Außerdem bergen viele Gesundheitsprodukte Risiken: wie u.a. die Schwemme gefälschter und unbrauchbarer Produkte in Ländern mit mangelhaften Kontrollen, die Infektionen durch Gesundheitseinrichtungen, Antibiotikamissbrauch, Medizintourismus oder die Inflation riskanter Interventionen, die nichts nutzen (wie Botox).
Selbst chirurgische Eingriffe, die manchmal lebensrettend sind, können riskant sein: Chirurgische Komplikationen machen weltweit mindestens 0.4-0.8% der Sterblichkeit aus und führen in drei bis siebzehn Prozent Komplikationsraten (Haynes 2009). Hinzu kommen Infektionen, die durch medizinische Eingriffe übertragen werden können, Nebenwirkungen von Screening (Forum Gesundheit), „Über-Behandlungen“ in Kliniken (Carter 2015 , Zeit , Stern), die wachsende Zahl psychiatrischer Behandlungen (BMJ 2012) uva.
Eine Analyse aller Produkte und Dienstleistungen des Gesundheitsmarktes, inklusive der „Drogeriemedizin“ und des betrügerischen Kommerz, fehlt bisher (Morgan 2015). Gäbe es eine Bilanz von Nutzen und Gefahren könnte sie in einigen Ländern der Erde möglicherweise negativ ausfallen. (Brownlee 2017, Elshaug 2017)
Und selbst in Industrieländern, in denen die Bilanz positiv ausfallen könnte, werden die Vorteile verkaufter Medizinprodukte häufig zu hoch und die Nachteile zu niedrig bewertet. (Healy 2012, Godlee 2015).
Weniger Behandlung wäre oft mehr
Wenn dein Arzt deiner Krankheit einen Namen gibt,
bedeutet das nicht, dass er sie kennt. Murphy’s Law
Die rasante Entwicklung innovative Technologien schafft eine Nachfrage, die zur Ausweitung ihres Anwendungs-Spektrums führt. So werden z.B. bei Rückenschmerzen immer häufiger bildgebende Verfahren eingesetzt. (Srinvias 2012). Die technische Perfektionierung der Untersuchungsgeräte und Diagnostika bedeutet nicht, dass ihre Anwendung automatisch zu einer verbesserten klinischen Situation führt. Vielmehr löst exzessives Testen häufig falschen Alarm aus, und bewirkt damit eine höhere Arbeitsbelastung bei FachärztInnen insbesondere in Notfallambulanzen. Durch das Erkennen immer früherer und an sich noch harmloser Befunde verlagert sich die Aufmerksamkeit von den Kranken zu den (noch) Gesunden, die so als Kunden für den Gesundheitsmarkt gewonnen werden. (Hofmann 2017)
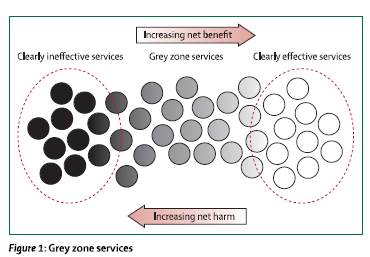
Es ist daher nicht verwunderlich, wenn Patienten, die häufiger Ärzte aufsuchen als andere, kränker erscheinen. Durch ihr Verhalten steigern sie die Nachfrage nach Gesundheitsleistungen, und das führt zur Ausweitung der Angebote, aber keinesfalls zu mehr Gesundheit. (BMJ, Wennberg 2013).
Die Alternative: Beziehungsreiche Medizin
Jede Begegnung zwischen Arzt und Patient ist mit starken nicht-spezifischen System-Wirkungen verbunden (Jäger 2011, Schneider 2012). Allein von einem Gespräch können starke, heilsame Wirkungen ausgehen. Würde die Kommunikation mit den PatientInnen stärker gegenüber der Apparatemedizin und Pharma-Therapie in den Vordergrund rücken (patient centered care), könnten gesundheitsfördernde Verhaltensänderungen besser angeregt oder krankmachende Verhältnisse besser beeinflusst werden. (BMJ, Podcast 2013).
Natürlich ist moderne Medizin ein Segen, wenn sie im Notfall qualitäts-gesichert eingesetzt wird oder chronische Krankheiten lindert. Schlechte und unnötige Medizin aber ist gefährlich und schadet der Gesundheit.
Deshalb wäre es gutes Zeichen für die Einwirkung wirksamer, beratender oder medizinischer Leistungen, dass die Nachfrage nach unnötiger Medizin sinken würde (Jäger 1999). Zur Zeit ist noch das Gegenteil der Fall.
Nur der Tod ist entweder da oder nicht da,
von Krankheiten haben wir dagegen (je nachdem)
entweder mehr oder weniger. G. Rose (Epidemiologe)
Was kommt nach dem 6. Wachstumszyklus?
Erfahrungsgemäß brechen Wachstumszyklen über kurz oder lang in sich zusammen, wenn ein kritischer Wert überschritten wird. Bei dem Wachstumsmarkt der Medikalisierung könnte das geschehen, wenn
- die Mittel zu Finanzierung der hohen Profitraten innerhalb der bestehenden Systeme nicht mehr aufgebracht werden können. Beispiele: Kosten für die Marketingwellen immer neuer Blockbuster (d.h. hochprofitabler Pharmaka mit maximalen Verkaufszahlen), für neue Krebsmedikamente , für Hepatitis C-Behandlung, etc. oder,
- Menschen durch die Medikamentenschwemme (ruhiggestellt aber kränker) immer unproduktiver werden, oder
- im Rahmen der digital gesteuerten Automatisierung der Medizin („Patient Processing“), und dem der Niedergang traditionell-sprechenden Gesundheitsberuf, wie der Hebammen und Ärzt*innen, die Patientinn/en immer weniger Lust verspüren, stets neue Pillen und Behandlungstechniken zu konsumieren.
„The intensity with which one encounters physicians creates illness .. The patients who are in these higher intensity regions appear sicker.
We have adjustments then made for the payment mechanisms so they get more money. They can then go out and hire more doctors, build more hospital beds, and so this is part of this dynamic which is creating variation.“ Wennberg 2013
Die Krise der Medikalisierung ist absehbar, … aber niemand könnte heute mit Sicherheit sagen, was danach kommen wird.
Einige fragen sich schon: „Ist die Menschheit bald am Ende … ?“ (Die Zeit am 27.04.2017, anlässlich einer Buchvorstellung von Yuval Harari), und sehen bereits die Dämmerung eines Zeitalters digitalisierter Maschinenmenschen (Cyborg’s).
Andere, Optimisten wie ich, glauben dagegen, dass es noch gelingen könnte, die Zwanghaftigkeit quantitativer Wachstumszyklen durch eine „Transformation“ zu qualitativem Wachstum abzulösen.
Natürlich wird in dem immer noch krisenstabilen Wachstumsmarkt „Gesundheit“ eine Abbremsung der Dynamik weniger von den Institutionen oder Personen ausgehen, die in irgendeiner Weise von ihm leben. Und auch nicht von Patientinnen, die vom Tode bedroht oder verzweifelt oder nicht mehr auf der Höhe seiner Hirnleistung sind.
Dagegen könnten vom Medizin‐Markt unabhängige Beratungen helfen, Menschen in schwachen Positionen zu stabilisieren und ihren Stress zu beruhigen.
Sobald für PatientInnen Möglichkeiten zu Handeln sichtbar werden, lässt der Zwang nach, sich hektisch und blind in Abhängigkeiten zu stürzen oder sich unkontrollierbaren, technische‐medizinischen Abläufen zu überlassen. Die Problemlöse‐Trance kann dann abflauen, und der Bedarf nach Pharma‐ und Dienstleistungs‐Shopping, nach „Viel‐hilft‐viel“ und Doktor‐Hopping kann sinken.
Und wenn unnötige Gesundheitsleistungen weniger nachgefragt werden, verkaufen sie sich schlechter.
Zitate
- Medikalisierung führt zur Übermedikalisierung, zum Überkonsum unangemessener, zweckwidriger, unpassender, unnützer nterventionen Ivan Illich (zitiert von Thierry Paquot)
- Die Fortschritte der Medizin sind ungeheuer. Man ist sich seines Todes nicht mehr sicher. Hermann Kesten
- Die Medizin hat große Fortschritte gemacht. Einige davon sind sogar den Patienten zugute gekommen. Gerhard Kocher
- Die medizinische Forschung hat so enorme Fortschritte gemacht, dass es überhaupt keine gesunden Menschen mehr gibt. Aldous Huxley
- Medizinischer Fortschritt besteht meist darin, die Namen der Krankheiten abzuändern. Dino Segre
Literatur
- BMJ 2012 (zum Thema Überdiagnose): 344/bmj.e3783 (Editorial) — 344/bmj.e3502 — 344/bmj.e3534 — 344/bmj.e3135 — http://blogs.bmj.com/bmj/2012/05
- Brownlee S et al.: Evidence for overuse of medical services around the world. Lancet 2017; 390 (10090):156-168
- Carter SM: Analysis: The challenge of overdiagnosis begins with its definition. BMJ 2015;350:h869
- Elshaug AG: Levers for addressing medical underuse and overuse: achieving high-value health care. Lancet, 390(10090):191-202
- Godlee F: Too Much Medicine, BMJ 2013;346:f1328
- Godlee F: „Paracetamol is … no better than placebo for back pain …“ A dose of humility, BMJ 16.07.2015 Comment: Re: A dose of humility, BMJ 20.07.2015
- Haynes et al: A Surgical Safety Checklist to Reduce Morbidity and Mortality in a Global Population, N Engl J Med 2009; 360:491-499
- Healy D.: Pharmageddon is the story of a tragedy. University of California Press (2012), Kommentar: The beginning or the end?
- Hofmann B et al.: Do new diagnostic tests promise more harm than good, BMJ September 2017, 358:j3314, pages 124-125 ; Comment
- Illich, Ivan : Medical Nemesis, Lancet 1974 – Commentaries, BMJ 2003
- Jaeger H: Stärkung der Patientenposition, Gesundheitswesen, 1999, 61: 269-273
- Jaeger H: Nicht spezifische Behandlungseffekte, FTR 2010, 17(2) ; Nicht-Spezifische Wirkungen 12.03.2010
- Morgan D et al: Analysis. Setting a research agenda for medical overuse. BMJ 2015;351:h4534
- Moynihan R et al.: Medicalisation – Preventing overdiagnosis: how to stop harming the healthy BMJ 2012; 344:e3502
- Nefiodow L : „Der 6. Kontradieff“ — Vortrag 1 – Vortrag 2 – Vortrag 3 – Vortrag 4 — Comic 1 – Comic 2
- Schneider R et al.: Placebo forte: Ways to maximize unspecific treatment effects, Medical Hypotheses 2012, 78(6)744-751
- Srinivas S. et al: Application of “Less Is More” to Low Back Pain, Arch Intern Med. 2012;172(13):1016-1020
- Wennberg JE: Observational intensity bias associated with illness adjustment: cross sectional analysis of insurance claims. BMJ 2013;346:f549,
- Yudkin J et al.: Analysis – The idolatry of the surrogate, BMJ 2011;343:d7995
Zuviel Psychopharmaka
Warum sind manche psychoaktive Substanzen legal und manche nicht?
Seit 2013 wird im britischen Ärzteblatt die ausufernde Verschreibung von Psychopharmaka kritisiert (Davies). Insbesondere in den USA erlaube die „Psychiatrie-Bibel“ (das Leitlinien-Papier der Psychiater: DSM 5) einen Großteil aller Erwachsenen mit psychoaktiven Medikamenten zu behandeln.
Millionen Menschen würden fälschlich Krankheiten zugeordnet (engl. mislabeled). Frauen seien besonders betroffen, weil sie häufiger mit unklaren Symptomen Ärzte aufsuchen würden. Früher habe ein Arzt, wenn sich keine natürliche Ursache für eine Krankheit fand, Hexerei vermutet, heute diagnostiziere er schnell eine psychische Erkrankung. (Frances 2013)
Der Leidensdruck in modernen Gesellschaften steigt.
Die Zahl psychiatrischer Behandlungen nimmt weltweit rasant zu. Möglicherweise, weil die Zahl der Erkrankungen zunimmt; oder weil die Behandlungsschwelle sinkt.
„In der Behandlung von depressiven Erkrankungen nimmt die Verschreibung von antidepressiven Medikamenten konstant zu. Aktuell werden in Deutschland 1,5 Milliarden Tabletten pro Jahr verordnet. Das ist eine Versiebenfachung im Vergleich zu 1991 – bei nur geringer Erhöhung der Bevölkerungszahl. Gleichzeitig zeigt sich keine Verringerung der krankheitsbedingten Ausfälle und sogar eine lineare Erhöhung der Anzahl der Berufsunfähigkeitstage und der Berufsunfähigkeitsrenten wegen Depressivität.“ Annahmen und Fakten: Antidepressiva – Positionspapier des Fachausschusses Psychopharmaka der DGSP, 12.06.2019
Wie wirken Psychopharmaka?
Das übliche Modell psychiatrischer Behandlung beruht auf neurologisch klar definierten Krankheiten (Beispiel Parkinson oder Narkolepsie). Man nimmt z.B. an, dass die Verminderung bestimmter Botenstoffe im Gehirn die Ursache psychiatrischer Erkrankungen sei. Im Beispiel Dopamin bzw. Orexine in Folge des Unterganges sehr spezialisierter Nervenzellen. Solche oder ähnliche Krankheiten lassen sich im Prinzip durch die Zufuhr von Botenstoffen oder durch eine Verzögerung ihres Abbaus günstig beeinflussen.
Die meisten psychiatrischen Erkrankungen (Depression, Psychosen, ADHS uva) können aber nicht klar naturwissenschaftlich definiert werden, da
sich meist keine Hinweise auf hirnorganische Veränderungen nachweisen lassen (z.B. in bildgebenden Verfahren oder durch Biopsien),
die gleichen Hirn-Botenstoffe (deren Konzentration erhöht oder ernierigt zu sein scheint) in unterschiedlichen Nerven-Netzwerke völlig andere Funktionsabläufe beeinflussen (Anderson 2013),
Rezeptoren für alle Hirn-Botenstoffe auch in ganz anderen Körperregionen vorkommen,
häufig nicht etwa besondere Zellen gestört sind, sondern vielmehr Funktionszusammenhänge zwischen an sich gesunden Zellen, z.B. zwischen dem Darm und dem Stammhirn u.a. (SdW 05.02.2018, Jäger 2018)
Wenn komplexe Beziehungen zwischen unterschiedlichen Körperfunktionen nicht mehr harmonisch zusammenwirken, kann die Überschwemmung aller Zellen mit einer rezeptor-genauen Substanz nicht therapeutisch sinnvoll wirksam sein; aber sie kann natürlich spezifische Nebenwirkungen auslösen.
Die klassische psychiatrische Medikation gleicht dann, bei schwerfassbaren psychischen Störungen, dem Auskippen einer Ölkanne über einem Motor; in der Hoffnung, dass schon ein paar Tropfen an die richtige Stelle träufeln werden.
„Mit ihrem freizügigen Einsatz von Psychopharmaka schadet die Psychiatrie weitaus mehr als sie nutzt. Seit 1954 (dem Jahr der Chorpromazin-Zulassung) gilt das Psychiatrie-Paradigma, dass Patienten an einem chemischen Ungleichgewicht litten, und dass die Einnahme eines Psychopharmaka mit der Einnahme von Insulin gegen Diabetes vergleichbar sei. .. Psychopharmaka wirken aber nicht spezifisch .. und die moderne Forschung kann das bestehende (krankheits-bezogene) Paradigma nicht belegen. .. Die Psychiatrie braucht eine Revolution: Reformen sind nicht genug. Wir müssen uns auf Psychotherapie konzentrieren und sollten weniger (oder am besten keine) Psychopharmaka konsumieren.“ Gøtzsche 2018: Psychiatry is a disaster area (freie Übersetzung: Jäger)
Medikament bezogenes Krankheitsmodell („Drug Centered Model“)
Die Patienten sollten darüber informiert werden, dass es keine Beweise dafür gibt, dass Antidepressiva durch Korrektur eines chemischen Ungleichgewichts wirken, dass Antidepressiva bewusstseinsverändernde Wirkungen haben, und dass Beweise darauf hindeuten, dass sie keinen spürbaren Nutzen im Vergleich zu Placebo erbringen. Moncrieff J, 2018 (freie Übersetzung: Jäger)
Als Alternative zum (meist nicht geeigneten) krankheits-bezogenen Modell psychiatrischer Erkrankungen wurde das sogenannte „medikamenten-bezogene Behandlungsmodell“ entworfen (Moncrieff 2009, 2018). Es bezieht sich auf die pharmakologische Wirkung eines Medikamentes auf alle menschlichen Zellen. Ein Patient ohne ein Medikament sei, nach diesem Modell, ein anderer als ein Patient mit einem Medikament. Im traditionellen krankheits-bezogenen Modell bliebe dagegen der Patient weiterhin der gleiche, nur mit mehr oder weniger Krankheitserscheinungen (weniger Zittern, weniger Depression etc …), und ggf. mit einigen ärgerlichen Nebenwirkungen (Impotenz …).
Im „Drug Centered Model“ sei der Patient aber durch die Therapie tatsächlich ein anderer. Folglich sei es das Ziel der Behandlung, den Patienten insgesamt körperlich und psychisch zu einem besseren Zustand zu verhelfen. Dem „Anderen“ (also dem medikamentös therapierten) müsse es insgesamt (psychisch und körperlich) wesentlich besser gehen, als es im vorherigen Zustand der Fall war.
Das„Drug centered Model“ erfasst die realen komplexen Beziehungen zwischen allen Zellen und ihrem Umfeld: Es ist naturwissenschaftlich plausibel. In der Praxis hat sich das Model aber kaum durchgesetzt. Stattdessen boomt der Markt mit legalen und illegalen Psychopharmaka.
Das medikamenten-bezogenen Krankheitsmodell hat Nachteile
Es verlangt offene, zeitintensive, empathische und wirksame Arzt-Patient-Kommunikation. Patient*innen könnten sich dann, nach einer guten Aufklärung, auch gegen eine medikamentöse Therapie entscheiden, und stattdessen über ihr Leben nachdenken.
Das aber läge nicht im Interesse der Gesundheitsindustrie. Dort wird deshalb im Marketing vermittelt, mit dem neuen Medikament blieben die Patient*innen, wie sie seien, und nur ihre Traurigkeit würde verschwinden.
Stellungnahmen
- DGSP: Annahmen und Fakten Antidepressiva, 16.06.2019 (pdf)
- Prof. P. Gøtzsche,24.06.2016: youtube.com/watch?v=KpDzB8uYHgY
Literatur
- Anderson T: Unser Gehirn ist Mehr als ein Behälter von Chemikalien (TED-Vortrag, Englisch mit dt. Untertiteln).
- Davies E: DSM-5 and the rough ride from approval to publication, BMJ 2013;346:f1918
- DSM 5: https://de.wikipedia.org/wiki/DSM-5
- Frances A: The new somatic symptom disorder in DSM-5 risks mislabeling many people as mentally ill, BMJ 2013;346:f1580
- Frances A: Normal. Gegen die Inflation psychiatrischer Diagnosen. DuMont Verlag, 2013
- Gøtzsche P: Psychiatry is a disaster area in healthcare that we need to focus on. BMJ 2018; 360:k9
- Moncrieff J et al: a) How do psychiatric drugs work? BMJ 2009; 338:b1963, b) Why there is no such thing as an antidepressant, 27.11.2013, c) Research on a ‚drug-centred‘ approach to psychiatric drug treatment. Epidemiol Psychiatr Sci. 2018; 27(2):133-140, d) Against the stream: Antidepressants are not antidepressants – an alternative approach to drug action and implications for the use of antidepressants BJPsych Bull. 2018; 42(1): 42–44 e) What does the latest meta-analysis really tell us about antidepressants? Epidemiol Psychiatr Sci. 2018, 27(5):430-432
Patient*innen ohne Grenzen?
Medizin ist (auch) ein Geschäft.
Den Begriff „zu viel“ scheint es in der Medizin heute nicht mehr zu geben. Riskante Operationen ohne Not bei über 80-Jährigen, medikamentöse Dauertherapien ohne erwiesene Wirksamkeit, aber mit Nebenwirkungen, sind an der Tagesordnung. Eizellspenden, Kaiserschnitte, Intensivstationen für „Frühchen“ werden zunehmend so normal wie Gelenkprothesen bei 90-Jährigen, Chemotherapien im letzten Lebensmonat und der Tod im hochmodernen Klinikum. Reuther: Der betrogene Patient, 2017
Medizintourismus ist in diesem Markt ein besonders lukrativer Wirtschaftszweig.
Medizintourismus und die Globalisierung der Gesundheitsbranche sind Wachstumsmotoren für die wirtschaftliche Entwicklung unseres Landes. Prof Jin Ki-Nam, Yonsei Universität, Süd-Korea, zitiert nach Fleck 2017
2007 ergab eine Stichwortsuche zu „Medical Tourism“ nur eine Million Einträge. Am 17.11.2017 waren es bereits 25 Millionen Angebote zu Zielländern, Krankenhäusern, Operations-methoden, Ärzten, Gesundheitsprodukten, Kuren, Dienstleistungen uva. (Glinos, Jäger).
Die Grenzen zwischen wissenschaftlich vertretbarer Medizin zum grauen Markt des Medical-Wellness, der „alternativ-sanften“ Methoden, der Drogerie-Medizin oder der Placebo-Scharlatanerie fließen. Besonders wenn es um Körper-Optimierungen und Verschönerungen geht. Die Perlen guter Medizin sind in diesem Heuhaufen kommerzieller Angebote schwierig zu finden.
Zum Medizintourismus-Markt gehören neben verschiedenen Versicherern auch Krankentransport-, Beratungs-, Organisations- und Zertifierungs-Unternehmen, deren wesentliche Aufgabe darin besteht, vor der Reise Sicherheitsgefühle zu vermitteln.
Dieser global-orientierte Zweig des Gesundheitsmarktes wuchert krebsartig mit Steigerungsraten um mehr als zwanzig Prozent in alle Lebensbereiche hinein (Horowitz, Johnston, Lunta, Hanefeld, Whittake, McKinsey, OECD).
Alle Versuche Medizintourismus weltweit wenigstens in Ansätzen zu regulieren, hinken hoffnungslos hinter der sprudelnden Markt-Dynamik hinterher (Freyer).
„First Class Medizin“ zu „Drittwelt-Preisen“
Länder, in denen die medizinische Versorgung zumindest in einigen Krankenhäusern, auf einem hohem Qualitätsniveau angeboten werden kann, werben mit
- der Versorgung durch Koryphäen ihres Fachs, hervorragende technische Ausstattung,
- einer Kompetenz im Bereich „alternativer Heilmethoden“, bei gleichzeitiger Exzellenz in westlicher Medizin,
- vielen Pflegekräften, die den Patienten zugewandt und ohne Zeitdruck arbeiten können,
- touristischem Ambiente mit exzellenter Versorgung.
Das alles soll dann zu weniger als dem Fünftel des Preises der deutschen Krankenversorgung zur Verfügung stehen. Manchmal auch „All inclusive”, mit Beratung und Vorbereitung im Heimatland (Haung), Abholung vom Flughafen, Bedienung am Krankenbett, ergänzenden Wellness-Programmen, kulinarischen Köstlichkeiten, fürstlicher Unterbringung und Sightseeing.
Viele Krankenkassen schätzen bei Medizintourismus die deutlich geringeren Kosten bei einer oft ausreichenden Qualität der gesundheitlichen Versorgung im Ausland. Sie erstatten deshalb auch ggf. die Kosten einer gezielten Behandlung, wenn sie im Leistungskatalog enthalten sind, und wenn ein Heil- und Kostenplan erstellt wurde. Allerdings kann das die Krankenkassen auch teuer zu stehen kommen, wenn Komplikationen auftreten, ggf. nach ärztlichen Fehlern. Versuche eine Haftung einzufordern, laufen dann meist ins Leere und die Folgekosten für Langzeitschäden billiger Wahleingriffe bleiben bei den Versicherern in Deutschland hängen.
Häufige medizinische Eingriffe im Ausland (Horowitz, Helblea):
- Diagnostik: Medical Checkup und sehr spezielle diagnostische Untersuchungen
- Eingriffe zur Fettreduktion (Bariatric Surgery): Gastrischer Bypass, Magen-Einschnürung, Fettabsaugung
- Kardiologie und Herzchirurgie: Koronarer Bypass, Stent, Schrittmacher, Stammzelltherapie bei Herzversagen
- Kosmetische Chirurgie: Eingriffe an der weiblichen Brust, des Gesichtes und anderer Körperregionen
- Lasertherapie am Auge oder an der Haut
- Ortho-pädische Chirurgie: Eingriffe an Wirbelsäule, Hüfte, Knie, Schulter und vielen weiteren Gelenken
- Reproduktives System: In vitro Fertilisation, ICSI, Eingriffe an der Gebärmutter. Interruptio, Prostatektomie, Geschlechts-Korrekturen
- Transplantationen (Niere, Leber, Stammzellen, Herz
- Systemische Leiden: Immunologische Störungen, Multiple Sklerose, Krebs, Euthanasie
- Zahnheilkunde: Implantate, Rekonstruktionen, Zahn-Kosmetik
Reisen in die High-Tech Medizin des Nordens
Am weltweiten Markt des Medizintourismus hat auch Deutschland einen beträchtlichen Anteil. Auf dem Medical Tourism Index wurde es 2016 auf Platz sechs gelistet. … Die Vermittling der Patienten erfolgt oft über private Agenturen oder gar Einzelvermittler, große Kliniken haben International Patient Offices für ihre ausländische Klientel eingerichtet. DÄB 10.11.2017
Länder mit hochentwickelten Gesundheitssystemen zielen mit ihrem Marketing auf zahlungskräftige Zielgruppen aus Regionen mit schwierigerem Zugang zur High-Tech-Medizin. Wie viele Gesundheits-Touristen Deutschland genau anzieht, ist nicht bekannt. 2009 hatten etwa 70.000 von etwa 18 Millionen stationär behandelten Patienten einen ausländischen Wohnsitz, etwa 3.000 davon in arabischen Staaten (Destatis). Dabei dürfte es sich häufig um Patientinn/en gehandelt haben, die für First Class Medizin bezahlten. Ab 2015 kamen im Rahmen der Wanderungsbewegungen u.a. aus Syrien viele Menschen, die unversichert nur ein Anrecht auf die notdürftigste Gesundheitsversorgung haben, die also (nach zweiten Medizin-Klasse) mit der dritten „Holzklasse“ vorlieb-nehmen müssen.
Medizintouristen, die zu Operationen oder Behandlungen nach Deutschland reisen, müssen nicht unbedingt der reichen Elite angehören. Oft entstammen sie Familien aus der Mittelschicht, die mühsam das notwendige Geld zusammenlegen, um ein Überleben einer geliebten Person durch eine Behandlung zu sichern, was in dem Herkunftsland unerreichbar wäre (Kangas). Aus der Behandlung dieser ganz anderen „Flüchtlinge in ein besseres Gesundheitssystem“ ergeben sich ethische Probleme der Behandlung. zum Beispiel, ob eine Chemotherapie angefangen werden soll, wenn es nicht gesichert ist, ob sie zu Ende geführt werden kann, oder ob eine an sich notwendige Operation durchgeführt werden soll, wenn eine Nachsorge-Behandlung in dem Herkunftsland nicht realisierbar sein wird.
Therapie-Urlaub
Institutionen in Schwellen- und Entwicklungsländern werben mit deutlich geringeren Preisen insbesondere für selektive Eingriffe. Warum sollte man sich in den USA einer Bypass Operation unterziehen, wenn die Kosten in Singapur nur ein Drittel des USA-Preises betragen und in Indien nur ein Zehntel?
Oft werden medizinische Produkte und Dienstleistungen von angeblich höchster formaler Qualität in einem Ambiente angeboten, das Wellness, Lebensfreude, Urlaub, Schönheit und Wohlbefinden ausstrahlen soll. Die Illusion der medizinischen Seriosität und hohen ärztlichen Motivation wird ergänzt durch das Versprechen, von viel Pflegepersonal liebevoll umsorgt zu sein. In diesem Jungbrunnen finden „Tourismus, Wellness-Paradies, Sehnsucht, Arztvertrauen, Natur, Ganzheitlichkeit und Heilung“ zusammen. (Ackermann)
Zielgruppen dieses wachsenden Marktsegmentes sind einerseits Personen aus dem Mittelstand industrialisierter Länder, die sich selektive Eingriffe in ihrem eigenen Land nicht leisten könnten, und Reisende, die irgendeine Strategie der Selbstoptimierung verfolgen und dazu medizinische Dienstleistungen und Produkte konsumieren wollen.
Die Unterbringung dieser Kunden erfolgt oft in Hotels in der Nähe der stationären Einrichtungen. Das kann erholsam sein, solange die postoperativen Komplikationen in einem erträglichen Ausmaß bleiben. Oder es erweist sich als problematisch, wenn postoperative Komplikationen auftreten, oder wenn der Aufenthalt wegen ernsten Krankheiten verlängert werden muss und dafür die Mittel fehlen. Geht das Geld aus, ist auch die Therapie zu Ende. Das ist dann besonders bitter, wenn postoperativ ein Rückflug noch nicht möglich ist (z.B. frühestens zehn Tage nach abdominalen Eingriffen).
Nichts ist ernster als reine Schönheit
Schönheitsoperationen können, auch wenn sie gut gelingen, psychologische Probleme nach sich ziehen.
Die Kluft zwischen „Wie ich mich sehe“ (mit Widrigkeiten und Stress), und „Wie andere mich sehen (jünger und attraktiver), kann nach „Verschönerungen“ oder „Optimierungen“ zunehmen. Dieses Ungleichgewicht ist gewöhnungsbedürftig, zumal wenn nach einer Operation unerwartet heftige Schmerzen hinzukommen und Irritationen hinsichtlich des Gebrauchs der Mimik, Angststörungen und Depression folgen. PatientInnen muss es also nach Fettabsaugungen ohne ihren gewohnten Schutzpanzer keineswegs psychisch besser gehen.
Qualität und Sicherheit
Die Qualität medizinischer Leistungen kann sehr unterschiedlich sein. Weltweit kommt eine Operation auf 25 Personen, die Komplikationsraten liegen in der Größenordnung von drei bis sechszehn Prozent (Weiser).
Sowohl präoperative Vorbereitung als auch die postoperative Nachsorge sind im Rahmen des Medizin-Tourismus manchmal riskant, insbesondere bei Eingriffen mit hoher Komplikations-Wahrscheinlichkeit: Transplantationen oder Eingriffen an Magen oder Darm.
Ein weiteres großes Problem stellen Infektionen dar, die im Rahmen von Krankenhausaufenthalten und medizinischen Interventionen erworben wurden (z.B. Virusinfektionen wie Hepatitis C oder HIV, oder antibiotikaresistente Bakterien).
Die Fehlerwahrscheinlichkeit bei Krankenhaus-Behandlungen kann bis zu zehn Prozent betragen (The Lancet). insbesondere im Zusammenhang mit Überlastung und Stress (Sexton). Hohe Patientensicherheit steht also in einem Zusammenhang mit der Kommunikations-Qualität (Paterson-Brown).
Und gerade hier liegt ein zentrales Problem des Medizin-Tourismus: die kulturelle und sprachliche Barriere zwischen Anbieter und Patient. Zumal die medizinischen Einrichtungen nur an der Durchführung von Eingriffen verdienen, nicht aber an der Besprechung, ob auch ein konservatives Vorgehen möglich wäre (Sandblom).
Die “Operier-Freudigkeit” der Chirurgen ist bei einer bereits im Voraus bezahlten Reise ins Ausland deshalb erheblich größer als unter vergleichbaren Bedingungen in Deutschland. Um den Patienten “nicht zu enttäuschen” werden auch Eingriffe bei Risikopatienten durchgeführt, die unter anderen Bedingungen vermieden worden wären.
Ein weiteres Risiko des Medizinischen Tourismus sind Infektion, die im Krankenhaus erworben werden, u.a. aufgrund einer missbräuchlich-inflationärer Anwendung von hocheffizienten Antibiotika. (Walsh) Nadelstichverletzungen und Bluttransfusionen können, wie vielfach durch Untersuchungen belegt, nicht nur für einzelne PatientInnen hochgefährlich sein, sondern auch zu epidemischen Erregerausbreitungen beitragen. (N‘Tita, Deuchert, Altaf, Tahirl, Aziz, Don’t get stuck).
Außerdem vervielfacht sich in den letzten Jahren 2009 die Zahl der Arzneimittelfälschungen (PST-Inc). Das Umsatzvolumen mit gefälschten Medikamenten wird auf über 200 Mrd. US$ geschätzt. Zusätzlich werden weltweit oft verdorbene oder abgelaufene Medikamente verkauft. Ferner können auch wirksame Arzneimittel falsch angewendet und auch falsch dosiert werden. Die genannten Risiken sind bisher kaum untersucht. Es kann nur vermutet werden, dass die gefährliche Verwendung pharmazeutischer oder chemischer Produkte weltweit enorme Gesundheitsschäden verursacht. Grund: Nur 30% der Länder besitzen (mehr oder weniger) wirksame Kontrollen des Arzneimittelmarktes.
Nur wenige Länder geben ihren Ärzten verbindliche Behandlungsrichtlinien vor.
Die Weltgesundheitsorganisation (WHO) schätzt, dass 25% bis örtlich sogar 50% der Arzneimittel in vielen Ländern Afrikas und Südostasiens gefälscht oder unbrauchbar sind. Insbesondere in China, Taiwan und Indien werden Arzneimittelfälschungen produziert, die äußerlich von Original-Medikamenten oft kaum zu unterscheiden sind. Und alle drei sind Zielländer des medizinischen Tourismus.
Hepatitis C und Tour’n Cure: Die profitable Ausrottung eines Problems, dass es ohne Medizin nicht gäbe.
Zur Durchsetzung von Qualitätsstandards müssten die Organisatoren des medizinischen Tourismus Regeln unterworfen werden. Der Blick auf die Krankenhaushygiene allein reichte dafür nicht aus. Qualität ist ebenso nötig bei Patienteninformation, Vor-Untersuchungen, psychologischen Vorgesprächen, die das „Risiko“ bergen, dass der Eingriff abgesagt wird, und bei der Nachsorge, insbesondere wenn Komplikationen auftreten. (Snyder)
Kommt es zu einem Behandlungsfehler, so sind die Chancen für eine erfolgreiche juristische Aufarbeitung oder gar finanzielle Entschädigung gering. Werden Angebote lediglich über das Internet und nicht über gezielte Werbung (mittels Zeitungsanzeigen oder Informationsbroschüren) in Deutschland gemacht, so können Rechtsstreitigkeiten nicht ohne weiteres von deutschen Gerichten entschieden werden. Zudem ist fraglich, ob die behandelnden Ärzte in Besitz einer angemessenen Berufshaftpflichtversicherung sind.
Günstige Preise für Operationen lassen sich mitunter nur erzielen, wenn erheblich an den Materialkosten gespart wird. Eine systematische Nach-Verfolgung der Patienten fehlt, aber sporadischen Berichte zeigen falsche oder unethische Indikationsstellung, unzureichendes bis fehlerhaftes Komplikations-Management und fehlende früh-postoperative Nachsorge (Barrowman, Terzi). Auch im Falle einwandfreier Materialien sind Nachlässigkeiten im Bereich der Krankenhaushygiene eine besonders häufige Ursache von Komplikationen während oder nach einer Behandlung im Ausland.
Gesellschaftliche Folgen in Entwicklungs- und Schwellenländern
Medizinischer Tourismus führt in Billiglohnländern zur Ansiedlung transnationaler Unternehmen, die in Gesundheitstourismus investieren. Die Kehrseite der Medaille zeigt eine Verschlechterung der Basisgesundheitsversorgung der Allgemeinbevölkerung. Ärzte und anderes Gesundheitspersonal wandern aus schlecht bezahlten, „uninteressanten“, ländlichen Stellen ab um in High-Tech-Krankenhäuser für Ausländer unter besseren Arbeitsbedingungen wesentlich mehr zu verdienen. Sie stehen deshalb der Normalbevölkerung nicht mehr zur Verfügung. Zugleich steigen im Land durch die verstärkte ausländische nachfrage die Preise für essentielle Dienstleistungen. Während so die Basisgesundheitsversorgung in Trümmern liegt, und deshalb auch Seuchen wie Cholera oder Ebola wieder aufflammen können, bemühen sich die Gesundheits-Verantwortlichen lieber um zahlungskräftige ausländische Patienten, als um sozial benachteiligte Bevölkerungsgruppen.
Weil das Erbringen von Dienstleistungen gegen ausländische Währungen von vielen Staaten zusätzlich massiv durch subventioniert wird, vergrößert sich die Kluft zwischen arm und reich noch mehr.
Transplantationen und Organhandel
Die Nachfrage nach Transplantationen im Ausland steigt: Die Wartezeiten auf ein Organ in Nordamerika und Europa können mehrere Jahre betragen. Bei (nach internationalem Recht halb-legalen) Institutionen findet sich ein passendes Organ, zu einem sehr günstigen Preis, schon nach wenigen Wochen.
Krankenhäuser in über 90 Ländern führen Transplantationen durch, in weiteren Ländern, in denen nicht transplantiert wird, werden Organe entnommen und versandt. Wesentliche Zielländer des Transplantations-Tourismus sind China, Korea, Oman, Malaysia, Philippinen, Indien und Pakistan. Empfängerländer für Organhandel sind Kanada, USA, Israel, Japan, Oman, Saudi Arabien und ggf. auch europäische Länder. Insgesamt sollen Jährlich weltweit mehr als 50.000 Transplantationen durchgeführt werden, und der Trend steige, insbesondere bei Stammzelltransplantationen (WHO).
Die Hälfte der Nieren- und Lebertransplantate in einem chinesischen Zentrum war nicht für chinesische Staatsbürger reserviert, während 2/3 aller Nierentransplantationen in Pakistan bei Ausländern durchgeführt wurden (Shimazono, Schiano).
Wann dürfen Organ entnommen werden?
Die Entnahme von Organen bei einem lebenden Spender ist in Europa gerechtfertigt, wenn dieser es ohne ökonomische Gegenleistung tut, weil für ihn das Leben des Empfängers wertvoll erscheint. In zahlreichen Schwellenländern hat sich dagegen ein kommerzieller Organhandel mit Nieren und Teilen der Leber von lebenden Spendern entwickelt, die meist aus sozial sehr schwierigen Verhältnissen stammen, mit der Spende vorübergehende Notsituationen beheben wollen, aber keine Nachsorge oder Nachbetreuung erhalten. In China waren „Spender“ häufig Strafgefangene, die so exekutiert werden, dass die Organe keinen Schaden erleiden. Diese Politik sollte sich seit 2009 durch neue legale Verordnungen geändert haben, aber ob sich das auf die Entnahme-Praxis ausgewirkt hat, wird von vielen internationalen Experten bezweifelt.
Die Entnahme von Organen bei verstorben Personen ist in vielen Ländern auch durch ethische und kulturelle Einstellungen erschwert. Zum Beispiel gilt in Japan traditionell ein Mensch erst dann als verstorben, wenn lange nach dem Hirntod alle Organe zu verwesen beginnen. In diesem Zustand ist eine Transplantation nicht mehr möglich.
Das entscheidende Todeskriterium in Europa ist die Funktionsbeendigung des Großhirns, wobei aber noch wesentliche Teile des Nervensystems intakt sind: Mittel- und Stammhirn, Rückenmark und das Nervensystem des Darmes. In anderen Ländern, wie in Spanien gilt der Herztod. Organentnahmen sind bei deutschen Bundesbürgern im Ausland im Prinzip ohne Zustimmung möglich. Im Gegensatz zum Deutschen Transplantationsgesetz (TPG), bei dem die Zustimmungslösung gilt, d.h. der Organspender zu Lebzeiten sein Einverständnis zu einer Organentnahme bekundet haben muss, gilt in den meisten Ländern die Widerspruchslösung. Bei dieser muss ein, von den dortigen Ärzten lesbarer, Widerspruch zur Verhinderung einer Organentnahme vorliegen, möglichst in Englisch oder in der Landesprache (Verfügungszentralregister).
Schwierige Nachsorge
In den westlichen Ländern werden Transplantationsmediziner und -ambulanzen zunehmend mit PatientInnen konfrontiert, die ihr Transplantat im Ausland erhalten haben. In diesen Fällen muss mit einer erhöhten Organabstoßungsrate und vermehrten transplantationsbedingten Gesundheitsproblemen gerechnet werden.
Nach einer Transplantation im Ausland ergeben sich zusätzlich ethische Probleme, wenn bekannt wird, dass das transplantierte Organ von einem exekutierten Gefangenen oder von einem kommerziellen Spender oder aus einem kriminellen Organhandel stammt. (Mishra)
Organhandel und Transplantationsbusiness sind zwar international geächtet, aber ethische und moralische Appelle, zum Beispiel der Transplantation Society, bleiben angesichts der hohen Gewinnmargen nur begrenzt wirksam.
Medizin-Tourismus ist ein boomender Markt mit hohen Gewinnmargen.
Das Verhältnis von Chancen, Risiken und Kosten ist unklar. Und die Regulierungsversuche des globalen Medizin-Tourismus und Qualitätssicherung wirken angesichts der Marktdynamik unzureichend und hilflos.
Links
- Qualität medizinischer Versorgung
- Tourism Watch
- Focus
- Fair unterwegs
- Medical Tourism Guide
- Medical Tourism
Weitere Links (unvollständig, punktuell)
- Arabmedicare
- Europeanmedicaltourist
- Hamburgs Medizin Tourismus Marketing
- Healism
- Health-tourism
- Medicaltourism
- Medicaltourismguide
- Europeanmedicaltourist
- Medretreat
- MTQUA
- Surgeonabroad
- Temos
- Treatmentabroad
Literatur
- Ackerman S.: Plastic Paradise: Transforming Bodies and Selves in Costa Rica’s Cosmetic, Surgery Tourism Industry, Med. Anthropology, 2010, 29(4):403–423
- Altaf J: The cost of unsafe injections in Pakistan, J Coll Physicians Surg Pak. 2006, 16(9):622-4
- Aziz S et al: Frequency of hepatitis B and C in rural and periurban Sindh. J Pak Med Assoc. 2010; 60(10):853-7.
- Barrowman RA: Dental implant tourism, Australian Dental Journal 2010; 55: 441–445,
- Davis J et al.: The effects of Botox injections on emotional experience. Emotion, 2010, 10(3), 433-440.
- Destatis, Statistisches Bundesamt, Krankenhausdiagnosestatistik, Wiesbaden, Abfrage 15.04.2011
- Deuchert: The evidence for health-care transmission of HIV in Africa should determine prevention priorities, Int J STD AIDS. 2007 Apr;18(4):290-1
- Fleck K: Südkorea. Die Regierung ist treibende Kraft im Medizintourismus. DÄB 2017, 114(45)B1764-1765
- Freyer W Medizintourismus und Medizinreisen – eine inter-disziplinäre Betrachtung, 2014 Jan;76(1):65-8
- Glinos I et al.: A typology 0f cross-border patient mobility. Health & Place 2010, 16:11145-1155
- Günther M., Jäger H.: Faltenglättung mit Botulinumtoxin. Der Deutsche Dermatologe 2011, 10:608-611
- Health Care Finance News: www.healthcarefinancenews.com/news/global-medical-tourism-revenue-hit-100b-2012 aufgesucht am 19.04.2011
- Hahnefeld J: What Do We Know About Medical Tourism? A Review of the Literature With Discussion of Its Implications for the UK National Health Service as an Example of a Public Health Care System, Journal Travel medicine, 21:410 – 417
- Haung CY et al: Cost Feasibility of A Pre-checking Medical Tourism System for U.S. Patients Undertaking Joint Replacement Surgery in Taiwan, Chang Gung Med J 2010;33:684-92
- Helblea M: The movement of patients across borders: challenges and opportunities for public health. Bull World Health Organ 2011;89:68–72
- Horowitz M. et al: Medical Tourism: Globalization of the Healthcare Marketplace, MedGenMed. 2007, 9(4):33.
- Jäger H, Günther M: Chancen und Risiken im Medizintourismus. Patientensicherheit, Arzneimittelfälschungen und Organhandel; FTR 2011; 18: 177-181
- Johnston R et al: What is known about the effects of medical tourism in destination and departure countries?. International Journal for Equity in Health 2010, 9:24, www.equityhealthj.com/content/9/1/24
- Kangas B: Traveling for Medical Care in a Global World, Med. Anthropology, 2010, 29(4): 344–362
- Khaja: Polypharmacy associated with medical tourism: a critique on drug Therapy, Int J Clin Pharm (2011) 33:61–65, DOI 10.1007/s11096-010-9477-7
- Kumarasamy K. et.al: Emergence of a new antibiotic resistance mechanism in India, Pakistan, and the UK: a molecular, biological, and epidemiological study, The Lancet Infectious Diseases, 2010, 10 (9) 597-602 doi:10.1016/S1473-3099(10)70143-2
- Lunta N et.al.: Medical tourism: Assessing the evidence on treatment abroad, Maturitas 66 (2010) 27–32
- McKinsey (2008): www.mckinseyquarterly.com/Mapping_the_market_for_travel_2134, aufgesucht am 19.04.2011
- Mishra R.: The Case of the Criminal Liver. 2011, Cambridge Quarterly of Healthcare Ethics, 20:143–149.
- N’tita l: Risk of transfusion-associated HIV transmission in Kinshasa, Zaire, AIDS 1991, 5:437-439
- OECD Report Medical Tourism 2012
- Paterson DL et al: Resistance in gram-negative bacteria: Enterobacteriaceae. Am J Infect Control 2006;34:S20-8.
- Paterson-Brown S: Improving patient safety through education, BMJ 2011; 342:d214 communikation skills
- Sandblom G: Randomised prostate cancer screening trial:20year follow-up, BMJ 2011;342:d1539
- Sandblom G: Randomised prostate cancer screening trial:20year follow-up, BMJ 2011;342:d1539
- Schiano TD, Rhodes R. Transplant tourism. Curr Opin Organ Transplant 2010; 15: 245-8.
- Sexton JB et al: Error, stress, and teamwork in medicine and aviation:cross sectional surveys BMJ 2000;320:745–9BMJ 2000;320:745–9
- Shimazonoa Y: The state of the international organ trade: a provisional picture based on integration of available information Bulletin of the World Health Organization, 2007, 85 (12)
- Snyder J.: Medical Tourism and Bariatric Surgery: More Moral Challenges. Am Journ Bioethics ajob 2010, 10(12):28-29
- Snyder J: The ‘patient’s physician one-step removed’: the evolving roles of medical tourism facilitators, J Med Ethics (2011).
- Tahirl M: Unsafe medical injections and HIV transmission in India. Lancet Infect Dis. 2007, 7(3):178-9.
- Terzi E, Kern T, Kohnen T. Komplikationen nach refraktiver Chirurgie im Ausland, Complications after refractive surgery abroad. Ophthalmologe 2008;105(5):474
- The Lancet. How to reduce prescribing errors. Lancet 2009; 374: 1945.
- The Transplantation Society and International Society of Nephrology. International Summit on Transplant Tourism and Organ Trafficking. The Declaration of Istanbul on Organ Trafficking and Transplant Tourism, 2008, Clin J Am Soc Nephrol 3: 1227–1231, 2008.
- Walsh T.: Dissemination of NDM-1 positive bacteria in the New Delhi environment and its implications for human health: an environmental point prevalence study, The Lancet Infectious Diseases, 2011,
- Weiser T et. Al.: An estimation of the global volume of surgery: a modeling strategy based on available data, Lancet 2008; 372(9633):139–44,
- Whittake A et al.: Patients without Borders: Understanding Medical Travel, Med Antropology, 2010, 29(4): 336–343
Gesundheitsangst: die stille Epidemie
Die ständige Sorge um die Gesundheit ist auch eine Krankheit. Plato um 400 v.u.Z.
Uns bedroht eine neue Krankheit.
In den Industrieländern soll sich die Gesundheits-Angst („Health Anxiety“) epidemisch ausbreiten (Tyrer, BMJ 2016). Dabei soll es sich um Zustände chronischer Ängste handeln, die durch medizinische Überinformation entstehen.
2007 sollen aufgrund einer sorgfältigen Erhebung in Australien 3,4 % der Menschen an „Health-Axiety“ gelitten haben. In einer anderen Studie in Englands wurden 2006 bei 12% und 2010 schon bei 20 % der Patienten Gesundheits-Angst diagnostiziert. Darauf (so Tyrer) solle sich das Gesundheitssystem einstellen:
All patients with health anxiety should now be offered
the many established, effective, evidence based treatments. Tyrer 2016
Angst folgt Information, die nicht sinnvoll gedeutet werden kann.
Wenn in einem gewohnten Ablauf unerwartet etwas Ungewöhnliches geschieht, erscheint die Situation unsicher zu sein.
Zum Beispiel dann, wenn Signale oder Informationen auftauchen, die nicht eindeutig als „gefährlich“ oder „harmlos“ oder „nützlich“ oder „katastrophal“ eingeordnet werden können.
Wenn man dann nicht weiß, was am besten zu tun ist, wachsen Sorgen und Ängste.
Lässt sich die Information dann in einen sinnvollen Verständnis-Zusammenhang einfügen, verschwinden die Ängste wieder.
Das Leben ist ungewiss.
Vor 200 Jahren schrieb Moliere ein Theaterstück über einen „eingebildeten Kranken“. Er gestaltete die Person eines Mannes, der, völlig verunsichert, an sich immer neue Krankheitszeichen bemerkte.
Seither machen sich die vielen (scheinbar) Gesunden über sogenannte Hypochonder lustig, die immer neue Krankheiten erfinden, die es gar nicht gibt. Diese Menschen leiden allerdings tatsächlich, und entwickeln, weil Psyche und Körper untrennbar zusammen gehören, natürlich auch viele unterschiedliche, messbare Krankheitserscheinungen.
Dieser Krankheitsprozess der Verkörperung psychischer Probleme (das so genannte Somatisieren) wird seit hundert Jahren sorgfältig untersucht. Daher kennen Mediziner auch die vielen ernsten Krankheitsbilder sehr gut, die aus einer Verkörperlichung psychischer Probleme entstehen können, wie z.B. der Dermatozoenwahn u.v.a.
Das wirklich Neue an den modernen Begriffen „Health-Anxiety“ oder „Illness Anxiety Disorder„, ist deshalb nur, dass sie nun als „wirklich echte“ Krankheiten anerkannt werden. D.h. man kann sie nach eindeutigen Kriterien diagnostizieren, medizinisch behandeln, z.B. mit Verhaltenstherapie oder Psychopharmaka, und die Kosten dafür abrechnen:
Illness anxiety disorder is preoccupation with and fear of having or acquiring a serious disorder. Diagnosis is confirmed when fears and symptoms (if any) persist for ≥6 month despite reassurance after a thorough medical evaluation.Treatment includesestablishing a consistent, supportive physician-patient relationship;cognitive-behavioral therapyandserotonin reuptake inhibitorsmay help. Merck Manual
Das Medizinsystem löst auch effektiv (und lukrativ) Probleme, die ohne es gar nicht entstanden wären.
Gesundheits-Ängste werden durch den Gesundheitsmarkt ausgelöst, in dem immer neue Dienstleistungen oder Produkte angepriesen und verkauft werden. Zusätzlich werden die Klienten im Markt verunsichert durch Apparate und Apps, die Puls, Blutdruck und Atemrhythmus messen, und natürlich auch durch die Medien, Marketingbotschaften und das konventionelle und soziale Web, wo über immer neue Informationen und über Gesundheits- und Krankheitszustände geschwatzt wird.
Welcher Weg führt aus dem Gesundheits-Dschungel?
Für viele Menschen wäre es gesünder, wenn sie weniger Gesundheitsprodukte kaufen würden. Und wenn sie sich so verhielten, dass ihr Bedarf nach medizinischen Dienstleistungen sinken würde.
Möglicherweise wären dafür Lebensberater, Begleiter oder Trainer hilfreich, nicht aber immer neue „Behandler“ (s. Tyrer).
Gesundheit ist ohnehin unerreichbar. Man könnte stattdessen auch das tun, was man für sinn- und wertvoll hält und was uns der Zufriedenheit näherbringt (s. Victor Frankl)
Das Ende der Therapie ist oft auch das Ende des Problems.
Paul Watzlawik
Hypochondrie (ohne Gewähr)
- Das House-Buch für Hypochonder.
- Das kleine Buch für Hypochonder.
- Die Angst vor Krankheit.
- Gesund kann ja jeder!
- Hypochondrie kann tödlich sein.
- Ist dieses Buch ansteckend?
- Kein Morgen ohne Sorgen.
- Welches Weh-wechen habe ich heute?
Literatur
- Tyrer P: Health anxiety: the silent, disabling epidemic. Treatable with a range of highly effective interventions. BMJ June 2016, 353:12250
- Frankl V: Das Leiden am sinnlosen Leben. Psychotherapie für heute. Herder, Freiburg im Breisgau 1978–2006– Der leidende Mensch. Anthropologische Grundlagen der Psychotherapie. Huber, Bern 1975–2005, – Der Mensch auf der Suche nach Sinn. Klett, Stuttgart 1972, – Video-Vortrag


