Mikroben in Ökosystemen
Viren, Pilze und Bakterien sind Opportunisten.
Sie besetzen evolutionäre Nischen, die es ihnen erlauben, sich möglichst rasch zu vermehren. Treffen sie auf neue Wirte, in denen sie sich vermehren können, können Sie erhebliche Schäden anrichten. Besonders, wenn deren Immunsystem geschwächt ist, oder panisch überreagiert.
Wenn sich Viren, Pilze, Bakterien oder auch höhere Lebewesen ungebremst dynamisch vermehren und dabei die Ökosysteme, in denen sie leben, zerstören, tritt früher oder später ein Kollaps ein.
Das trifft auf alle Lebewesen zu. Auch auf uns Menschen: Wir verändern das Lebensgefüge der Oberfläche der Erde so stark, dass wir unsere Lebensgrundlage gefährden. (s. Anthropozän, Kolbert 2016).
Die Erscheinungsformen von Viren, Pilzen und Bakterien verändern sich im Verlauf iherer Verbeitung. Krankheits- und Sterblichkeitsraten der Infizierten verändern sich, weil sich im Verlauf ihrer Verbreitung weniger gefährliche Erreger-Typen durchsetzen, denen es besser gelingt, weite Bevölkerungsgruppen zu infizieren.
Sind Bakterien und Viren „lernfähig“?
Ja, sie lernen (auch ohne Bewusstsein). Aber manche Baktereingemeinschaften verfügen über Möglichkeiten sich als ganze Gruppe an wechselnde Umweltbedingungen anzupassen. In Sporenstadium können sie (unter Einwirkung von Antibiotika) ihren Stoffwechsel einstellen, und so extrem lange erhalten bleiben – während sie bei Nahrungszufuhr (ohne gefährliche Antibiotika) wachsen. Erstaunlicherwesie tun sie das in manchen Populationen nicht alle gleichzeitig. Sie zeigen vielmehr kollektive Gruppen-Verhaltensweisen, die an die „Schwarmintelligenz“ von Vogelscharen erinnert. Manche Bakterien wachsen bei ausreichendem Nahrungsangebot sehr rasch, und vermehren sich dann extrem schnell, andere verhalten sich aber auch bei besten Bedingungen eher „zögerlich“. Diese wachstums-gebremsten Bakterien hatten dann einen Vorteil, wenn die Umweltbedingungen (unter Laborbedingungen, z.B. bei Antibiotika-Zufuhr) plötzlich wieder ins Negative kippten. In experimentell instabilen gehaltenen Stress-Situationen überlebten am besten gemischte Population, die das Nahrungsangebot unterschiedlich rasch verzehrten. Die Bakterien schienen sich also strategisch zu verhalten. (Moreno-Gámez 2022)
In der Evolution langfristig immer die Varianten durch, die sich in ein ökologisches Gefüge integrieren können. Bei jeder Infektion werden unendlich viel Varianten übertragen.
Genetische Typen, die – hoch-aggressiv – den Tod ihres Wirtes verursachen, werden weniger effektiv weitergetragen, als Erreger-Varianten, die es schaffen, ein Teil der normalen Flora zu werden. Angepasste keime sind nicht unbedingt nützlich für ihren Trägerorganismus, aber sie haben aufgehört zu schaden. Und so können sie von ihren Wirten leichter weitergeben werden.
Beispiel Cholera
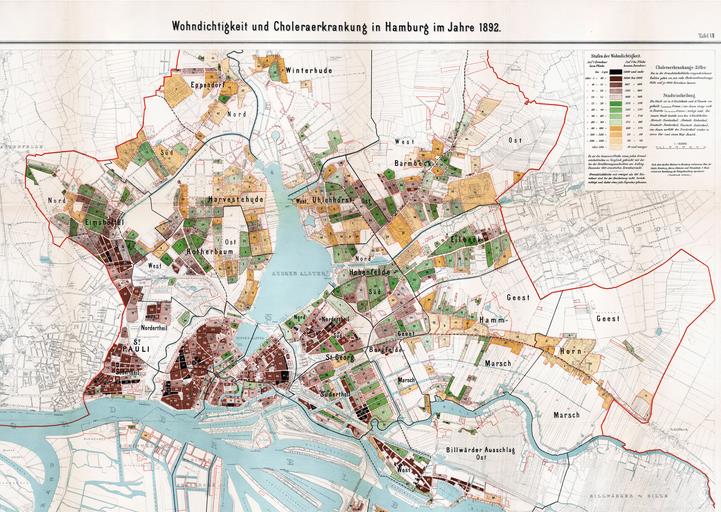
Bevor die Cholera-Keime mit Menschen in Berührung kamen, lebten sie über viele Millionen im Darm von Mini-Krebsen, die im Plankton von Brackwasser herum-schwimmen. Sie waren dort bestens eingebettet in die friedlichen Wechselwirkungen mit dem, was sie umgab.
Ihr Wirt sorgte dafür, dass sie sich vermehren konnten, und sie halfen ihm umgekehrt bei Zerlegen von Nahrungsbestandteilen.
Dann flossen irgendwo in Indien oder Bangladesch im 18 Jhh. menschliche Fäkalien ins Brackwasser und erschwerten die Lebensbedingungen der Minikrebse. Mit zunehmend versifftem Trink-Wasser gelangten immer wieder neue Cholera-Bakterien in den menschlichen Darmtrakt. Sie wurden dort als Feinde erkannt und vernichtet, oder als scheinbar harmlose Fremdlinge ignoriert.
Im Prozess immer neuer Darmpassagen durch das Trinken fäkalienverseuchten Wassers wurden schließlich die Bakterientypen heraus-selektioniert, denen es gelang, sich effektiv „gegen alles andere“ abzuschotten, indem sie sich als Gruppen mit dichten Schleimmänteln umgaben. In einer solchen Glibber-Schicht waren sie plötzlich vor den Immunzellen geschützt. Wichtig war nur, dass diese „hyperinfektiösen“ Bakterien-Sorten, immer wieder mit Fäkalien in Wasser gelangten und von dort zurück in einen menschlichen Darm (Hartley 2005). Die gutartigen Formen, die versuchten, sich in Beziehungsnetzwerken zu halten, konnten dabei nicht mithalten und wurden radikal herausselektioniert:
Hyperinfektiös-bösartige Formen dagegen konnten sich (autistisch-abgekapselt), wunderbar vermehren und ihren Gastgeber „Mensch“ solange mit ihren Abfällen vergiften, bis der dann starb. Das war für die Choleraerreger solange nicht weiter tragisch, wie die Notdurft der Kranken wieder in den Fluss, und von dort erneut ins Trinkwasser gelangte.
Vor etwa 250 Jahren entstand so in Indien eine bis dahin unbekannte neue Erregerform, die sich durch besondere Bösartigkeit auszeichnete und seither sieben weltweite Epidemien (Pandemien) auslöste.
Anderen Cholera-Bakterien-Typen gelang es aber sich als harmlose (oder vielleicht sogar nützliche?) Mitbewohner in völlig unterschiedliche Ökosysteme zu integrieren. Sie lebten und leben dann als Bestandteile des normalen Mikrobioms gesunder Menschen.
Fast alle Cholera-Ausbrüche der letzten Jahrzehnte wurden so über kerngesunde Reisende (oder Soldaten) aus anderen Erdteilen importiert (Weill 2017, Karlson 2013). Denn wenn die hygienischen Bedingungen in einem anderen Land so miserabel sind, dass sich Bösartigkeit wieder auszahlt, setzen sich wieder die aggressiven Bakterien-Varianten durch.
Paul Ewald (TED 2007): Can we domesticate germs?
2010 erkrankten in Haiti fast eine halbe Million Menschen an Cholera und mehrere tausende von ihnen verstarben. Sehr wahrscheinlich war der Erreger von nepalesischen Mitgliedern des UN-Hilfsteams nach Haiti importiert worden (Chin 2011).
Zuvor war niemandem bei den gesunden nepalesischen Soldaten Durchfall-Erkrankungen aufgefallen. Das Bakterium war also in dem Herkunftsland zu einem Teil der normalen Darmflora der Nepalesen geworden.
Es war zu einem „gutartigen Hofhund“ geworden, der sich allerdings rasch wieder zu einem „reißenden Wolf“ verwandeln konnte, wenn die miserablen hygienischen Bedingungen den Fäkalien-Trinkwasser-Kreislauf wieder zuließen. Jedenfalls breitete sich die Epidemie innerhalb weniger Wochen in Haiti wie ein Flächenbrand aus.
„The disorganization of the state, combined with low standards of public education, made an already desperate situation even worse.“ Richard J. Evans
Epidemien beruhen oft auf Fehlverhalten
Seit Mitte des 19. Jahrhundert ist bekannt, dass Seuchen Indikatoren für desolate sozio-ökonomische Bedingungen sind (Virchow 1850). Meist stehen Ausbrüche von Infektionen im Zusammenhang mit
- Armut und Hunger
- Sozialer Ungleichheit
- Inkompetente Politik, mit gesellschaftlichen Spannungen oder Krieg
- Schlechten Wohnverhältnissen
- Schlechter Abwasser- und Müllentsorgung
- Schlechter Trinkwasserversorgung
- Mangelnder Bildung
- Stress, Überreaktion und Pnaik
- Angeschlagener Gesundheit durch Fettsucht, Bewegungsmangel, chronische Krankheiten
- Umweltschäden und -giften
- Fehlender Gesundheitserziehung (Hygiene)
Eine aggressive Umwelt fördert die Selektion bösartiger Individuen. Wenn man also möchte, dass der Terror zunimmt, muss man nur viele Bomben in die Richtung der Terroristen werfen.
Sich von den umgebenden Ökosystemen abschotten, die Feinde umgebender Ökosysteme bekämpfen, und zugleich selbst unbegrenzt wachsen und die Umgebung vergiften, führt oft zu Ungleichgewichten und ist langfristig in der Evolution nicht erfolgreich.
Sich von den umgebenden Ökosystemen abschotten, die Feinde umgebender Ökosysteme bekämpfen, und zugleich selbst unbegrenzt wachsen und die Umgebung vergiften, führt oft zu Ungleichgewichten und ist langfristig in der Evolution nicht erfolgreich. Zu versuchen sich von der Lebensumwelt abzuschotten, kann nur kurzfristig wirksam sein.
Oft reicht nicht aus, sich auf Bekämpfungsmaßnahmen zu konzentrieren. Man kann friedliches, gesundes Zusammenleben mit Viren und Bakterien im Ökosystem Mensch auch fördern und bewahren.
Wir müssten nur für ein gutes, sinnvolles, aktives, zufriedenes Leben sorgen – in Wechselwirkung mit einem friedlichen, sozialen, natürlichen Umfeld.
Seit 15o Jahren wird aber das Weltbilde der Medizin von der Keim-Theorie (oder kriegs-Theorie) : „Der Feind steht da draußen!“
Danach, müssen wir äußere Gegner, die unsere Gesundheit bedrohen abwehren und bekämpfen. Diese Mini-Lebewesen (Bakterien, Viren oder Krebszellen …) können besiegt und vernichtet werden: durch Desinfektion, Früh-Erkennung, starke Gegenwehr, Isolierung oder durch wirksame Waffen wie Pestizide, Chemotherapeutika, Impfungen, Antibiotika, Operationen oder Bestrahlungen.
Diese Sicht auf Gesundheit und Krankheit, beherrscht ungebrochen das Weltbild der modernen Medizin, ist angesichts der Realität in der wir leben, ebenso veraltet, wie die Klassische Mechanik angesichts der Quanten-physik.
Trennung von „Gut und böse“
Die Vereinfachung komplexer Realität auf das Wesentliche ist praktisch. Sobald gewiss ist, wer die Schurken sind, wird Angst durch Wut und den Willen zum Kampf gegen einen konkret erkennbaren Gegner ersetzt. Alles andere (Beziehungen, Zusammenhänge, Unwägbarkeiten) verliert an Bedeutung. Wer so nur den „Giersch vernichten“ will, interessiert sich als Hobby-Gärtner nicht für das lebende System, in dem das Kraut wächst.
Die Keim-Theorie erzeugt Hoffnung, denn sie sorgt dafür, dass klar benannte Feinde mit möglichst punkt-genauen (spezifisch-wirkenden) Waffen angegriffen und besiegt werden.
Bei den Patient:innen, die an diffusen Ängsten vor unklaren Bedrohungen leiden, erhalten eine eindeutige Diagnose, die dem Feind einen Namen gibt. Ist die Bereitschaft zum Kampf einmal entfacht, und festigt sich der Glaube, dass die Wirksamkeit der Produkte zum Sieg führen wird, und danach alles wieder gut sein werde.
Die Keim-Theorie ist der Motor des modernen Medizinmarktes
Immer wenn die Grippewelle abflaut, und damit die Nachfrage nach den Erkältungsmittelchen sinkt, warnen zeitgleich alle Medien vor den neuen Gefahren, die jetzt bekämpft werden müssen, wie Zecken oder die Corona-Variante XBB.1.5 (Mopo 7.1.23)
Im Rahmen dieser „medizinischen Kriegsführung“ wurden In den vergangenen einhundert Jahren immer effektivere Waffensysteme entwickelt: Antibiotika, Impfungen, Pestizide. Das Vorsorgeprinzip („Vor allem nicht schaden!“) musste daher umgekehrt werden in: „Der gute Zweck heiligt die Mittel!“ Dabei mussten Kollateralschäden (wie bei jedem Krieg) in Kauf genommen werden. Manchmal mit katastrophalen Folgen.
Die Gedankenwelt des kriegerischen Medizinmodells hat sich als so normal durchgesetzt, dass heute die meisten, die etwas verkaufen wollen, „Gegen“ etwas kämpfen, das sich dem glücklichen Leben entgegenstellt: Reizdarm, Sucht, Krebs, Arthrose & Rheuma, Herzrhythmusstörungen oder gar „gegen“ das komplette Immunsystem.
Seit einigen Jahren steckt das medizinische Militär aber in der Krise:
Denn die Waffen stumpfen ab, die Kollateralschäden nehmen zu, und in der Biologie wird immer besser verstanden, wie gesunde Ökosysteme, im und um den Menschen herum, ganz friedlich wachsen und gedeihen.
Woher stammt die Idee, man könne „gegen“ Infektionen kämpfen?
Schon vor 2.000 Jahren vermuteten Kräuterheilkundige in China, dass unsichtbare Mini-Lebewesen im Menschen ihr Unwesen treiben. Man stellte sie sich wie Mini-Geister vor, die sich durch geeignete Mittelchen vertreiben ließen, wie zum Beispiel durch Beifuß bei Sumpffieber (Unschuld 2003).
In Europa raffte der „Schwarze Tod“ zwischen 1347 und 1353 fast ein Drittel der Bevölkerung weg und zeigte überdeutlich, das sich bestimmte tödliche Krankheiten auch von Mensch zu Mensch verbreiten konnten. Diese Erkenntnis wurde auch gleich militärisch genutzt, indem man Kadaver von Pest-Toten über die Mauer belagerter Städte katapultierte (Wheeler 2002).
Handelte es sich beim „schwarzen Tod“ um eine Epidemie mit der gleichen Erregervariante von Yersinia pestis, wie sie heute noch herdförmig in Madagaskar, der Mongolei oder Nord-Tansania in Ratten und in deren Flöhen vorkommt? Oder könnten bestimmte genetische Merkmale, oder andere Insekten, oder Viren eine Rolle bei der Übertragungsdynamik gespielt haben? (Duncan 2004). Die Mehrheit der Wissenschaftler glaubt das nicht (Bos 2011, Smith 2008, Krause 2017).
Wenn es nicht an einer besonderen Bösartigkeit des Keims lag, müssen die Ursachen für die extrem schnelle Europa-weite Epidemie in den damaligen Lebensbedingungen zu suchen sein: armselig-enge Wohnverhältnisse, miserable Müll-Fäkalien-Abwasser-Versorgung, fehlende Bildung, Mangelernährung.
Deshalb reichen bei einem Pest-Ausbruch (2017 in Madagaskar), kurzfristige Bekämpfungsmaßnahmen (wie das Versprühen von Desinfektionsmitteln gegen Flöhe) nicht aus. Der Ausbruch einer Epidemie ist oft ein Zeichen auf menschen-unwürdige Lebensbedingungen, die dringend saniert werden müssen.
Im 15. Jahrhundert tauchte dann in Europa die Syphilis auf. Sie wurde entweder von dort nach Amerika verschleppt, oder sie war (nach einer anderen Theorie) aus Amerika importiert worden. Der Syphilis eng-verwandte Keime wimmeln in heiß-feuchter Regenwaldgebieten in Hautgeschwüren von Kindern (Frambösie). Die Übertragung erfolgt dort durch direkten Kontakt. Möglicherweise gelangten einige dieser Erreger im Rahmen des Sklavenhandels in das heiß-trockene Nordafrika, und konnten dort nur noch in den Mundhöhlen der Wüstenbewohner überleben (Bejel oder „endemische Syphilis“). Die moderne Syphilis könnte dann entstanden sein, als „Bejel-Erreger“ in den kühl-trockenen Klimazonen Europas nur noch in „feucht-warmen“ Genitalregionen existieren konnten. Interessanterweise findet sich in Lateinamerika eine der Frambösie ähnliche Variante (Pinta), die vielleicht nach Kolumbus aus einem Erreger-drift oder –shift entstanden sein könnte. Oder aber die Spanier transportierten den Pinta-Erreger nach Europa, aus dem dann die Syphilis entstand. Wie auch immer: Die Selektion von Erregern-Eigenschaften durch Umweltanpassungen ist typisch für alle Bakterien (Ewald 2007).
Im 19. Jahrhundert versetzte schließlich die indische Cholera Europa in Angst und Schrecken. Ärzte versuchten die völlig unbekannte Infektionskrankheit durch Aderlässe, Schröpfen und Flüssigkeitseinschränkung zu kurieren, und erhöhen damit die Sterblichkeit.
Dagegen senkte die Krankenschwester Florence NIghtingale die Cholera-Sterblichkeit, indem sie ihre Patienten liebevoll versorgte, und ihnen erlaubte, soviel sauberes Wasser zu trinken, wie sie brauchten. Der von der ärztlichen Lehrmeinung abweichende Arzt Samuel Hahnemann beobachtete, dass sein bevorzugtes Medikament (Kampfer) dann am wenigsten Nebenwirkungen auslöste, wenn er es so stark verdünnte, dass kein Kampfer mehr in der Lösung vorhanden war. Natürlich ging es seinen Patienten auch deshalb besser, weil er den Blödsinn der damaligen „Schulmedizin“ unterlies. Ein anderer Arzt, John Snow , der zwar weiterhin an die Wirkung des Aderlassens glaubte, konnte 1843 nachweisen, dass mit dem Versiegeln einer „Cholera-Pumpe“ auch die Zahl der Erkrankungen sank. Die Versorgung der Bevölkerung mit sauberem Trinkwasser schien also das Austreten dieser Epidemie einzudämmen.
Ein weiterer großer Schritt zum Verständnis von Infektionskrankheiten gelang dem französischen Biologen Antoine Béchamp, der erstmal mit einem Mikroskop auf der Oberfläche der Zellen kranker Pflanzen „kleine Kügelchen“ nachweisen konnte. Er nahm an, es handele sich dabei um kleine Organismen, die im Inneren von Lebewesen und ggf. auch in den Zellen lebten. Diese „Kügelchen“ vermehrten sich nach der Auffassung Béchamps nur dann zum Schaden der Zellen, wenn Pflanzen oder Tiere Mangel litten oder (aus anderen Gründen) erkrankt seien. Infektionen seien also die Folge eines Ungleichgewichtes innerer oder zellulärer Wirkkräfte.
Damit hatte er recht. Aber seine bahnbrechenden Idee kamen zu früh.
Seine Vorstellung entsprach dem, was wir heute als natürliche Flora (oder Mikrobiom) bezeichnen, oder als intrazelluläre Krankheitserreger (Chlamydien), oder als Zellorganellen, die früher einmal eigenständige Bakterien waren (Mitochondrien). Inzwischen ist auch gut untersucht, wie durch Störungen der Immunfunktion das Risiko für Infektionserkrankungen steigt, und wie es umgekehrt durch allgemeine Gesundungsprozesse wieder sinkt.
Warum werden Menschen eigentlich krank?
In Europa gelang es 1696 dem Stadtphysikus von Ulm, Eberhard Gockel, die Ursache der Epidemie von „Baugrimmen“ aufzuklären (Bleivergiftung) und vorbeugende Maßnahmen zu veranlassen (Eisinger 1982). Achtzig Jahre später wies der Kapitän James Cook den Zusammenhang zwischen einer anderen Epidemie (Skorbut) und Mangelernährung nach (Cook 1776) . Und 1795 beschrieb der Arzt Alexander Gordon, wie ungewaschene Hände ärztlicher Kollegen das Wochenbettfieber auslösten. (Dunn 1998)
Nach der Untersuchung einer Typhus-Epidemie kam 1852 der Berliner Arzt Rudolf Virchow zu dem zeitlos gültigen Schluss:
„Bildung, Wohlstand und Freiheit sind die einzigen dauerhaften Garanten für die Gesundheit eines Volkes“ („Noth im Spessart“).
Sein Münchner Kollege Max von Pettenkofer, vermutete wenig später, dass Mini-Erreger in ihrer ungestörten, natürlichen Umgebung relativ harmlos seien, in einer fäkalien-verdreckte Umwelt aber so verändert würden, dass sie Krankheit auslösten. (Morabia 2007)
Viele frühen Nicht-Keim-Theoretiker lagen richtig:
Gesundheit hängt überwiegend von sozialen, kulturellen, ökonomischen und ökologischen Umweltfaktoren ab (Evans 1994, Wilkinson 2005-2011, Thomas 2010). Und: Der Konsum von Gesundheitsprodukten führt nicht zwangsläufig zu mehr Gesundheit. (Illich 1976, McKeown 1982, Evans 1994, Rose 1985, Helman 2001, Elbe 2010). Medizinische Interventionen bleiben deshalb gegenüber sozialen Veränderungen relativ wenig wirksam (Dolin 1997). Dagegen haben günstige Veränderungen der sozialen Lebensumstände eine starke Auswirkung auf Gesundheit (Sapolsky 2005, Wilkinson 2005-2011, Johnson 2011Davies, 2013)
Überfälliger Wandel von kriegerischer zu ökologischer Medizin
A revolution is occurring in the way we understand health a disease. The challenge now is separating causation and correlation. Morris, Lancet Inf Dis 2012
Wissenschafts-Modelle verändern sich sprunghaft, wenn die Tatsachen der Theorie zunehmend widersprechen, und so anstehende Entwicklungen verhindert werden (Thomas Kuhn, Guardian 2012). Das trifft auf die Infektiologie zu.
Heute ist zunehmend gut untersucht, dass Mikroorganismen, Viren und Zellen in sehr dynamisch-komplexer Form miteinander kommunizieren. Lebewesen wuselen nicht einfach und egoistisch durcheinander, sondern sie bilden komplexe Gemeinschaften. Man hilft sich gegenseitig mit Nährstoffen und sorgt dafür, dass Schmarotzer, die nur nehmen und nichts geben, aus dem eigenen Ökosystem ferngehalten werden.
Für Zustände wie Gesundheit oder Krankheit ist die Qualität der Interaktionen und Wechselwirkungen zwischen den vielen Beteiligten Mini-Organismen von entscheidender Bedeutung. Die Bandbreite von sicher-bösen, halb-bösen, halb-guten und guten Keimen ist immens. Alle bisher gezogenen Grenzen in der Welt der Zellen und Mikroben sind nicht mehr gültig. Eindeutige Feinde von einst (Cholera-Bakterien) können unter andern Umständen zum Bestandteil einer normalen Darmgemeinschaft werden, oder sich auch wieder in Feinde zurückverwandeln. Lebewesen gleichen daher mittelalterlichen Städten, bei denen in Friedenszeiten die Stadttore weit offen stehen und sich die unterschiedlichsten Bewohner, Gäste, Bauern, Kriminelle und Gaukler herumtreiben. Manchmal, wenn die Übermacht der Feinde zu groß wird, ist es sinnvoll die Tore zu schließen und sich zu verteidigen. Langfristig aber ist es wesentlich günstiger, durch geschicktes Handeln und Austausch, Kriege zu vermeiden.
Vor dem Hintergrund des aktuellen Wissens erinnert mich die alte Militärstrategie der Medizin, an den Abwurf von Bomben auf Dörfer, in denen Terroristenvermutet werden. Die Kollateralschäden an der Bevölkerung wurden dann dafür sorgen dass neue Terroristen nachwachsen werden.
Es ist auch gut untersucht, wie unsinnig es ist, das Immunsystem zu „stärken“, um Gegner besser bekämpfen zu können. Viel wichtiger scheint es zu sein, das Immunsystem zu beruhigen oder sanft zu dämpfen, damit es abgewogen, ruhig, intelligent und effektiv handeln kann – und es nicht überzogen, sinnlos-aggressiv, panisch oder „verrückt“ reagiert (SIRS , HUS uva).
Der Mikrobiologe und Nobelpreisträger Joshua Lederberg (1925-2008) forderte deshalb von den Mediziner*innen Verhaltensänderungen, um die Entstehung neuer, gefährlicher Keime durch medizinische und Umwelt-Interventionen zu vermeiden.
Die Kriegsmetapher der Infektiologie solle nur noch in lebensbedrohlichen Notfällen verwenden, und man solle sie ansonsten durch eine ökologische Perspektive ersetzen. Denn die Gefährlichkeit einer Infektionskrankheit beruht nicht nur auf der genetisch verankerten Information des Keims. Andere Faktoren sind mindestens ebenso wichtig, wie Epigenetik, Umwelt, Vektordynamik, Wirtsanfälligkeit aufgrund sozialer und psychologischer Einflüsse.
Entzündungen werden heute als eine komplexe Kommunikations-Störungen angesehen. Das Verständnis von entzündlichen und entzündungshemmenden Reflexen könnte daher zu besseren Behandlungsergebnissen, oder zur Entwicklung neuer Medikamente oder Therapieansätze führen, um Entzündungsreaktionen zu beruhigen, anstatt sie anzufachen oder ganz zu unterdrücken.
„Ich habe Malaria? Mag sein.
Was mich aber wirklich interessiert:
Warum habe ich Malaria?“ Patient in Tansania 1983
Literatur
- Allen R et al.: The intestinal microbiota are necessary for stressor-induced enhancement of splenic macrophage microbidicial activity, Brain, Behaviour and Immunity 2012 (26)371-382
- Atherton JC. Et al.: Co-adaptation of Helicobacter pylori and humans: ancient history, modern implications. The Journal of Clinical Investigation 2009, 119(9):2475-87
- Atkinson S, Williams P. Quorum sensing and social networking in the microbial world. J R Soc Interface 2009; 6: 959-978.
- Basler B: How bacteria communicate(Video Vortrag)
- Bengmark S: Gut microbiota, immune development and function, Pham Research, 2012, http://dx.doi.org/10-1016/j.phrs.2012.09.002
- Bos K et.al: A draft genome of Yersinia pestis from victims of the Black Death, Nature 2011, 1038/nature10549
- Chin CS, Sorenson J, Harris JB, et al. The origin of the Haitian cholera outbreak strain. N Engl J Med 2011; 364: 33-42
- Cho I et al.: The human microbiome at the interface of health and disease, Nature review 2012, 13:260-270
- Davies E: Health reform alone is pointless, BMJ 2013;346:f832
- Del Chierico F et al: Early life gut microbiota under physiological and pathological conditions, J of Proteomics 2012, 75:4580-87
- Diggle SP, Gardner A, West SA, Griffin AS. Evolutionary theory of bacterial quorum sensing: when is a signal not a signal. Phil Trans R Soc B 2007; 362, 1241-1249.
- Dinan T et al.: Regulation of the stress response by the gut microbiota: Implication for psychoneuroendocrinology, Psychoneuroendocrinology 2012 (37)1369-1378
- Dolin PJ: Reduction of trachoma in a sub-Saharan village in absence of a disease control programme, Lancet 1997; 349:1511-12
- Duncan C: What caused the black death? BMJ 2004, http://pmj.bmj.com/content/81/955/315
- Elbe St.: Security and Health: Towards the Medicalisation of Insecurity, Polity Press 2010 (Google book)
- Evans RG. et.al.: Why are some people healthy and others are not, Aldine de Gruyter, 1994 (Google book)
- Evans RJ: Guardian 09.05.2011
- Ewald P: Can we domesticate germs? TED 2007
- Fagundes C et al: Control of host inflammatory responsiveness by indigenous microbiota reveals an adaptive component of the innate immune system, Microbes and Infection 2011, 13:1121-1132
- Fernanández L et al: The human milk microbiota: Origin and potential roles in health and disease, Pharm Research, 2012,
- Hartley D: Hyperinfectivity: A Critical Element in the Ability of V. cholerae to Cause Epidemics? PLOS Medicine 2005 )
- Helman C.G.: Culture, Health and Illness, Arnold, London 2001
- How bacteria navigate varying environments
- How economic inequality harms societies, TED.com 2011
- Hume E: Bechamp or Pasteur?: A Lost Chapter in the history of biology (1942, Neuaufklage 2006
- Illich I.: The Limits of medicine, London, Marion Boyars, 1976, neu 1995
- Islam MS et al. Variation of toxigenic Vibrio cholerae O1 in the aquatic environment of Bangladesh and its correlation with the clinical strains. Microbiol Immunol 2004; 48: 773-777.
- Izurieta R.: Cholera in Ecuador: Current Relevance of Past Lessons Learnt, Journal of Global Infectious Diseases, 2011, 3(2):189-194
- Johnson RC, Health disparities in mid-to-late life: The role of earlier life family and neighborhood socioeconomic conditions. Soc Sci Med. 2011 Dec 14.
- Karlsson EK et al.: Natural Selection in a Bangladeshi Population from the Cholera-Endemic Ganges River Delta, Science Translational Medicine 2013. 5(192):192ra86
- Kolbert: Das sechste Sterben, Suhrkamp 2016
- Krause J: Pest erreichte schon in der Steinzeit Mitteleuropa und Teile Deutschlands. Max Planck Institut für menscheitsgeschichte November 2017
- Lee YK et al: Host microbiota played a critical role in the evolution of the adaptive immune system? Science 2010, 330(6012):11768-1773
- Maynard CL et al.: Reciprocal interactions of the intestinal microbiota and immune system, Nature 2012
- McKeown T.: Die Bedeutung der Medizin, Traum, Trugbild oder Nemesis? Suhrkamp, Frankfurt 1982, Originaltitel: The Role of Medicine. Dream, Mirage or Nemesis?
- Moreno-Gámez: How bacteria navigate varying environments, Science 2022, 378(6622):845, pubmed.ncbi.nlm.nih.gov/36423298/
- Multigner L et.al. (2010): Chlordecone exposure and risk of prostate cancer. J Clin Oncology 2010, 28 (21): 3457-62
- O’Dowd A: Fight to tackle unhealthy lifestyles has widened gap in health inequalities, BMJ 2012;345:e5707
- Okada H The ‘hygiene hypothesis’ for autoimmune and allergic diseases: an update. Clin Exp Immunol. 2010; 160(1):1–9
- Packard R: A History og Public Health. Interventions into the lives of other people. John Hopkins University Press. 2016
- Rahman MH et. al. Distribution of genes for virulence and ecological fitness among diverse Vibrio cholerae population in a cholera endemic area: tracking the evolution of pathogenic strains. DNA and Cell Biology 2008; 27: 347-355.
- Reyburn R et al. Climate variability and the outbreaks of cholera in Zanzibar, East Afrika: a time series analysis.
- Rose G: Sick individuals and sick populations“, , Int J Epidem 1985; vol. 14, no. 1: pp. 32-38
- Sakamoto S et al.: Dinosaurs in decline tens of millions of years before their final extinction, PNAS 30.10.2015#
- Sapolsky R.: Sick of Poverty, Scientific American, December 2005, 74-79 (PDF)
- Saunders L (2014): Hypertensive disorders of pregnancy and gestational diabetes mellitus among French Caribbean women chronically exposed to chlordecone. Environ Int. 2014 Jul;68:171-6. Epub 2014 Apr 15.
- Smith TC (2008): Social Determinants of Health, WHO Reg. Office Europe, 2nd edition, 2003 (PDF).
- The King’s Fund 2012. Clustering of unhealthy behaviours over time: implications for policy and practice.
- Unschuld P: Was ist Medizin? CH Beck, 2003, Mikroben: S. 59
- Virchow R: Die Noth im Spessart 1850
- Virchow R: Die Noth im Spessart, Physikalisch-Medicinische Gesellschaft, 1852
- Weber J et. al.: Epidemic cholera in Ecuador: multidrug-resistance and transmission by water and seafood, Epidemiol. Infect. (1994), 112, 1-11
- Weill FX et al.: Genomic history of the seventh pandemic of cholera in Africa. Science 10.11.2017, 358(6364):785-789
- Wheelis, Mark (2002): Biological warfare at the 1346 siege of Caffa. In: Emerging infectious diseases 8 (9), S. 971–975.
- Wilkinson RG: The Impact of Inequality: How to Make Sick Societies Healthier, Routledge 2006 (Review Guardian) How economic inequality harms societies, TED.com 2011„More equal societies almost always do better“
