Chinesische Medizin
Inhalt
- TCM
- Einzelteile und Beziehungen
- Nobelpreis für die TCM?

Traditionelle Chinesische Medizin
Ein Begriff „Traditionelle Chinesische Medizin (TCM)“ geht auf Mao Zedong zurück.
1949 sollte aus der Not des Landes, dass über kein Penicillin verfügte, eine Tugend gemacht werde. Daher führte man sehr unterschiedliche, lang-überlieferte Heil-Traditionen zusammen: die Kräutermedizin traditioneller Apothen, schamaistische Rituale, esoterisch-religiöse Konzepte, Bewegungslehren und ärztlich-philosophische Vorstellungen. Unter dem Begriff noch sehr jungen Begriff „Traditionelle Chinesische Medizin“ verbergen sich also viele unterschiedliche Stömungen des Heilens und des Denkens:
- aus lindernd oder stimmulierend wirkenden Pflanzenextrakten,
- schamanistischen Versöhnungsritualen mit den Geistern und Ahnen,
- philosophischen Konzepten, die Menschen dabei unterstützen sollen, gesund zu bleiben
Chinas Kräutermedizin (z.B. Sumpffieber-Behandlung mit Beifuß-Artemesia) wurde seit über 2000 Jahren von Apotheken verkauft. Die Pflanzenkundigen stellten sich vor, Krankheiten würden von Mini-Wesen oder Geistern verursacht, und müssten durch geeignete Gegenmittel und kriegsähnliche Strategien besiegt werden.
Die frühen chinesischen Ärzte, hatten dagegen, ähnlich wie ihre Kollegen in Griechenland und Indien, ursprünglich keine Therapie-Interessen. Sie waren eher daran interessiert, wie ein Körper, ähnlich wie ein Staat, so regiert werden könnte, dass er langfristig ohne Kriege und Revolution in Frieden alt wurde.
Antike chinesische Ärzte gaben gute Ratschläge, leiteten Bewegungsübungen an, propagierten Hygiene und Mäßigung, verminderten Stress, tasteten den Puls. Der Klassiker der frühen ärztlicher Philosophie in China Huang Di Nei Jing, gleicht in vielem dem, was sich 200 Jahre zuvor als klassische griechische Medizin entwickelt hatte (vgl. Celsus Cornelius: De Medicina).
Kleine Übersicht der chinesischen Medizingeschichte

Die alte chinesische Medizin-Philosophie war von den Apotheken strikt getrennt. Dort wurden und werden nicht sichtbare Kleinst-Lebewesen („Mikroben“) militärisch bekämpft, Dämonen ausgetrieben, Potenz mit Hornspänen seltener Tiere gestärkt, oder Heilkräuter symptombezogen angewendet. Zum Teil mit guten Erfolgen: die chinesischen Heilkräuterkonzepte wurden seit 2.500 Jahren systematisch erfasst und taugten nicht nur bei Malaria (sofern die Anzucht und Transport nicht zu Verseuchung der Pflanzen durch Pestizide und Schwermetalle führen).
Durch einen kaiserlichen Erlass von 1.078 n.u.Z. erhielten die Apotheken ein Monopol zur Krankheitsbehandlung. Alle Rezepturen wurden verschriftlicht und Symptomen zugeordnet. Die Nutzer traten direkt an die Kräuterverkäufer heran, schauten in einer Liste nach, wo’s wehtat und sagten dem Apotheker dann, was dieser ihnen verkaufen sollte: antike Vorläufer der Online-Apotheken.
Die chinesischen Ärzte waren plötzlich überflüssig geworden und arbeitslos. Aber es tat sich für sie eine neue Marktlücke auf: Viele Ärzte ließen sich von Apotheken gegen Bezahlung anstellen, um den Patienten mit ihren Modellen zu erklären, warum eine offenbar beliebte und gut verkaufte Droge oder Präparate-Mischung auch wirkte. Dazu konstruierten sie reichlich komplexe Denkgebäude, die kein Laie zu verstehen in der Lage war. Daher fehlte dem Patienten ohne Expertenanalyse der Glaube an die Heilwirkung der Droge.
Die neue Medizinphilosophie fußte auf der Staatsphilosophie des rituellen, formalistischen Konfuzianismus und dem Glaubenssystem des religiösen Daoismus, in den auch die Ideen nestorianisch-christlicher Missionare eingeflossen waren. Die alchemistischen Theorien hatten das aus Griechenland importierte Fünf-Elemente-Wandlungssystem aufgenommen, das mit den buddhistischen Sekten von Indien nach China transportiert worden war. Grundlage der Behandlung war die Annahme, dass die Wirklichkeit durch das Erklärungssystem in vereinfachter Form abgebildet werde, so dass eine Diagnostik möglich sei, die wiederum zu Kräuteranwendungen oder Akupunktur oder Bewegungsempfehlungen führte.

Die Akupunktur war aus Experimenten mit Kriegsgefangenen und Sklaven entwickelt worden. Man trieb spitzen Gegenständen aus Holz oder Metall in ihre Körper und beobachtete was dann geschah: manchmal Gutes (wenn man einen anatomisch definierten Schmerzpunkt getroffen hatte, der ein indirekt wirkendes Hirnsignal auslöste), oder auch Schlechtes: Infektionen, Vereiterungen, Blutungen und Verletzungen. Die frühe Akupunktur war weder sanft noch harmlos. Sie erlebte deshalb erlebt in China im 19 Jhh. wegen ihrer zahlreichen Nebenwirkungen einen Niedergang. Viel später entwickelte sich dann die Renaissance der Akupunktur im Westen, insbesondere weil während der Kulturrevolution traditionelles Wissen verfolgt wurde.
Im 17. Jhh. waren chinesische Apotheken bei Erkrankten offenbar sehr beliebt. Die Ärzte aber stritten sich über viele chaotisch sich widersprechende Lehrmeinungen. Jeder definierte als richtig, was er so meinte, und wofür er bezahlt wurde. Der Arzt Xu Dachun nannte z.B. als Gründe für eine nachlassende Bedeutung der Akupunktur, dass sie erstens schwieriger zu erlernen sei als die Arzneikunde, und dass die Menschen nicht mehr gestochen werden wollten, weil es ihnen offenbar oft danach nicht gut erging. Eine Arznei, die eingenommen wurde, erschien vielen nebenwirkungsärmer. Die präventiven Philosophien der Frühzeit verkamen weitgehend oder wurden in die in der Volksmedizin aufgenommen: als „Do it yourself“ oder Gymnastik oder Meditationsformen.
Im 18. und 19. Jhh. wurde das, was von der Akupunkturlehre übrig geblieben war, durch die Frisöre übernommen. Diese boten ihren Kunden als Ergänzung zum Zöpfeflechten und Haareschneiden jetzt auch die Tuina-Massage anboten. Akupunktur wurde dann Ende des 19. Jhh. an der Kaiserlichen Akademie in Peking verboten, weil es zu viele Nebenwirkungen habe: kein Wunder bei der Mehrfachverwendung von Holzstäbchen. Damit war das Ende der philosophisch-chinesischen Medizin besiegelt, während es in den Apotheken weiterging mit einem Gemix aus Kräutern, Räuchern, Schlucken etc.
Mao Zedong sorgte nicht nur dafür, dass alle verbleiben Reste überlieferter und sich widersprechender Methoden zusammengerührt wurden. Ungewollt förderte er auch die Wandlung und Weiterentwicklung des komplexen Gedankengutes. Herausragende, kluge und kompetente Personen der chinesisch-psychologischer Medizin- und Bewegungskunst flohen wie der Arzt und Taiji-Lehrer Zheng Manqing über Taiwan in die USA oder nach Süd-Ostasien, weil sie sonst während der Kulturrevolution verfolgt oder als Konterrevolutionäre umgebracht worden wären. Und von Taiwan, San Francisco und New York mussten sie, um zu überleben, dann ihre bis dahin geheim gehaltenen Fähigkeiten und Künste an „Langnasen“ weitergeben, die sie nach Europa weitertrugen.
Die Entwicklung der Akupunktur zu einem überprüfbaren System der indirekten Beeinflussung körperlicher Funktionen erfolgte erst im Westen. Bewegungsformen wie Qi Gong und Taiji sind inzwischen ein weltweites Kulturgut und werden auch in Europa, Russland, Asien, Brasilien oder Amerika dynamisch weiterentwickelt. In China wird dieser Trend zunehmend erkannt und als ein Verlust empfunden. Um die Marke „made in China“ zu erhalten, erlebt „TCM“ nun auch in China selbst eine dynamische Renaissance. Wissenschaftliche chinesische Journale untersuchen Wirkstoffe der „TCM“, und die Sportuniversitäten in Peking und Shanghai u.a. bemühen sich um eine Standardisierung des Qi Gong.
Das Gemeinsame der östlichen und westlichen Medizin
Wie in China, so bei uns, ist es eine wesentliche Existenzberechtigung der Ärzte, mit einem komplexen, für Laien wenig durchschaubaren Glaubens-Modell die Welt zu erklären und damit dem Patienten vor allem eines zu vermitteln: Vertrauen, Sicherheit, Hoffnung. Eine verwirrend chaotische Situation (Krankheit) wird in einem Denkmodell auf den Punkt gebracht und erhält einen Namen (Diagnose). Damit erscheint das Problem erscheint klar und einfach und ein definierter Gegner (Krebszelle, Mikrobe) ist besiegbar: Bald wird es wieder gut werden!
Die Art aber, wie auf Krankheit und Gesundheit geschaut wird, ist eine andere.
Literatur
- Littlejohn R: Kongzi on Religious Experience, South East Review of Asisan Studies 2007, 29:225-32
- Tripp E: Wie funktioniert die Akupunktur? Shiatsu Newsletter 153, 01.02.2009
- Tripp E: Die Entwicklung der Chinesischen Medizin auf dem Hintergrund von Geschichte und Kultur, Shiatsu-austria, Magazin, 105
- Unschuld P: Was ist Medizin? Westliche und östliche Wege der Heilkunst. Beck. 2003
- Unschuld P: Forgotten Traditions of Ancient Chinese Medicine: A Chinese View from the Eighteenth Century, Paradigm Publications, 1998
Anti-Malaria-Heilmittel Artemesinin:
siehe unten: Nobelpreis für die TCM
Einzelteile oder Beziehungen
Die Kulturen im Osten und im Westen sind eng verwoben.
Und doch unterscheiden sie sich:
Im Westen: Den Körper studieren, indem man ihn zerlegt.
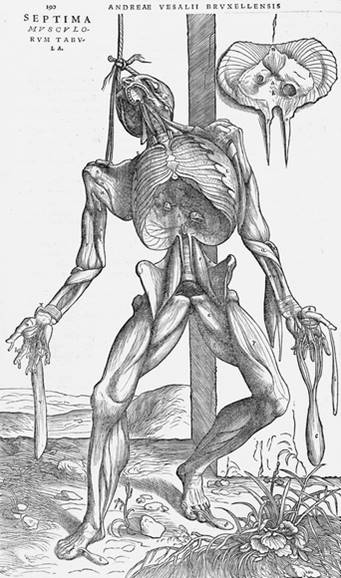
Die Benennung der betrachteten Einzelteile verschafft Klarheit, denn das eine (z.B. ein Muskel) kann so von anderem (Faszien, Blutgefäßen, Nerven, Knochen) abgelöst werden. Allerdings geht dabei zwangsläufig der Funktionszusammenhang verloren. Aber SpezialistInnen (des Gehirns, der Knochen, der Leber oder der Immunzellen) können natürlich bei lebenden Personen, das reparieren, was sie (oder ihrer Lehrer) zuvor am totem Gewebe ausprobiert hatten.
Damit Probleme gelöst oder beseitigt werden, müssen die Expert*innen mit einer Diagnose das Normale von dem Krankhaften trennen. Ein Kunstgriff, der mit einem Widerspruch verbunden ist, der kaum beachtet wird: ein Mensch, der untersucht wird, lebt, Präparate von Krebszellen, Laborwerte, Röntgenbilder, dagegen sind starr und tot. Die Diagnose gründet sich auf toten Erkenntnissen, von denen man annimmt, dass sie nützlich sind bei Interventionen in komplexe, lebende, dynamisch-unvorhersehbare Zusammenhänge.
Aus der sicheren Diagnose folgt die richtige Behandlung, die auf Wahrheit, Evidenz, Messbarkeit beruht. Dabei stehen die sezifischen, punktgenauen, problemfokussierten Wirkungen im Vordergrund. Die westliche Medizin des 20. Jahrhunderts ist daher eher den Gedankengängen der Newtons verwandt, der mit seiner Physik Ursache-Wirkungsbezüge analysierte.
In der Realität aber gibt es keine Muskeln, Nerven, Gefäße, Faszien oder Knochen sondern ungetrennt lebenden Elemente, die miteinander zu Funktionseinheiten verwoben sind: Jede Zelle ist z.B. von feinen Fibrillen durchwebt, die über Kontaktstellen zu Nachbarzellen führen. Und alle Zellen sind mit allen anderen in einem gigantischen Informations- und Bewegungs-system verbunden. Bewegungsapparat, Gehirn, Darmbakterien, Stoffwechsel sind durch zahllose Rückkopplungen miteinander verschaltet und schwingen sich aufeinander ein. Körperzellen und das Gewimmel der sie umgebenden Bakterien kommunizieren miteinander nicht wie Sender und Empfänger, sondern in Überlagerungen quanten-physikalischer Wellen.
Im Osten: Beziehungen und Zusammenhänge wahrnehmen.
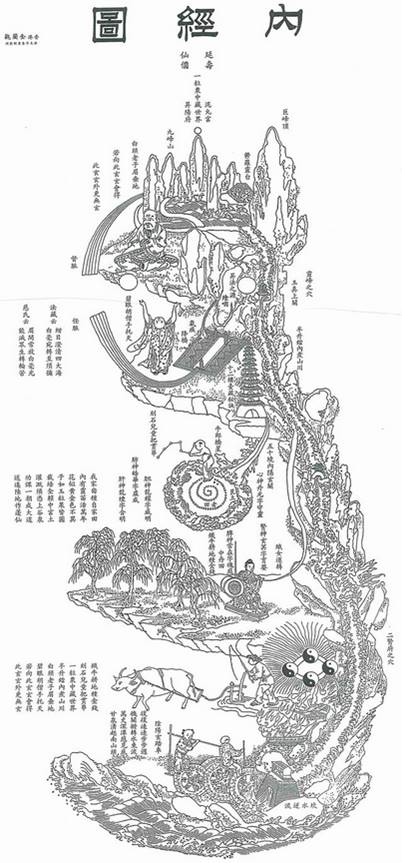
Während die europäischen Anatomen in der Renaissance Leichen zerschnitten, versuchte man in China, Leben als ein Wirksystem von Psyche, Körper und umgebender Umwelt zu betrachten: Beziehungen, Austausch, Selbstorganisation und Veränderungsdynamikstanden dort im Zentrum des Interesses.
Erklärungsmodelle waren eher Symbole einer in ihrer Komplexität nicht erfassbaren Realität. Dieser Ansatz entspricht eher der quantenphysikalischen Auffassung eines „modellabhängigen Realismus“ (Hawkins), bei dem entweder ein Teilchen oder eine Welle angenommen wird, um in einen Experiment so zu tun, als gäbe es dieses, oder beides: Welle und Teilchen.
Für den Philosophen Konfuzius waren vor 2.500 Jahren die spezifischen Wirkungen zu offensichtlich und daher uninteressant. Es lohne nicht zu fragen, warum Fleisch nahrhaft sei, da es eben so sei. Ihn interessierten dagegen die „nicht-spezifischen“ Wirkkräfte, die das ganze System betreffen, und die z.B. durch den Vollzug eines Rituals freigesetzt werden. Er wollte auf die durch Ritaule beruhigend auf die Psyche der Menschen wirken. Dafür sei es notwendig, dass sowohl der Betroffene und der segnende „Opferpriester“ an die Wirksamkeit des Rituals glaubten. Es sei aber nicht nötig, fest daran zu glauben, dass es z.B. „Geister“ (personifizierte unspezifische Wirkkräfte) tatsächlich gäbe. Wichtig sei nur, dass man so handeln solle, „als ob“ es sie gäbe (Littlejohn 2007).
Das Lebende musste an nicht zerstückelten Objekten studiert werden, und das Wahrnehmbare konnte nur ein Teil weit größerer Wirk-Zusammenhänge sein.
Für die östliche Betrachtung der Welt war ein Einzelfaktor, eine Zelle, ein Organ so bedeutungslos wie eine gewöhnliche Person in einem großen Staatswesen. Wichtig war nur, wie etwas reibungslos in einem größeren Ganzen gesund miteinander zusammenarbeiten konnte. Man stellte sich den Menschen ähnlich wie ein bäuerliches Reich vor, das blüht und gedeiht, weil es vor Kriegen, Armut, Hunger und sozialen Wirren bewahrt wird. Eine Skizze dieser Philosophie, die vermied etwas von etwas anderem zu trennen, ist das Neijing Tu:
Der Versuch einer symbolischen Repräsentation des menschlichen Körpers und geistiger Kräfte, die im Inneren und Äußeren wirken. Möglicherweise stammt es aus dem 15. Jahrhundert, oder es ist ggf. noch älter. Das uns heute erhaltene Bild wurde 1886 im Tempel der Weißen Wolke in Peking in Stein gemeißelt.
Das Neijing Tu versucht holzschnittartig ein lebendes Systeme zu beschreiben, das sich ständig umbaut, anpasst und selbst erneuert. Dabei geht es weniger um eine „westliche“ Wahrheitssuche, wie es „tatsächlich“ ist. Vielmehr wird Nützlichkeit angestrebt, um durch Symbole Hinweise zu geben, wie die Fluss -und Veränderungsdynamik im Menschen durch Übungen und punktuelle Anregungen günstig beeinflusst werden könne. Bei der Betrachtungsweise des Neijing Tu gleichen Störungen nicht unveränderlichen Problemen, sondern Blockaden die Funktionsabläufe behindern, die in einem Gesamtorganismus eingebettet sind.

Diese Vorstellungen teilten auch antiken griechischen Gesundheits-Philosophen, die ebenfalls eher an dem Erhalt gesunden Lebens interessiert waren, als an der Reparatur von Problemen.
West und Ost sind sich also oft weniger fremd, als es den Anschein hat.
Literatur
- Hawkins S, Mlodinow L: Der große Entwurf, rororo 2011
- Littlejohn R: Kongzi on Religious Experience, South East Review of Asisan Studies 2007, 29:225-32
- Tripp E: Wie funktioniert die Akupunktur? Shiatsu Newsletter 153, 01.02.2009
- Tripp E: Die Entwicklung der Chinesischen Medizin auf dem Hintergrund von Geschichte und Kultur, Shiatsu-austria, Magazin, 105
- Unschuld P: Was ist Medizin? Westliche und östliche Wege der Heilkunst. Beck. 2003
- Unschuld P: Forgotten Traditions of Ancient Chinese Medicine: A Chinese View from the Eighteenth Century, Paradigm Publications, 1998
Nobelpreis für die TCM?
Der chinesischen Pharmakologin Youyou Tu gelang es, aus einem Pflanzenextrakt den Wirkstoff Artemesinin zu gewinnen. Dafür erhielt sie den Medizin-Nobelpreis 2015.
Artemesinin beseitigt u.a. die Erreger der gefährlichen Malaria tropica (Plasmodium falciparum) aus dem Blut. Das kann lebensrettend sein. Normalerweise sind bei 95% der Malariapatienten innerhalb von zwei Tagen nach Beginn der Artemesininbehandlung keine Malariaerreger im Blut mehr nachweisbar.
An Malaria sterben jährlich 850.000 Menschen, besonders Kinder unter fünf Jahren. Die Zahl geeigneter Medikamente nimmt wegen zunehmender Resistenzen ab. Daher war die Einführung war die Markteinführung von Artemesinin ein Segen.
Allerdings führt Artemesinin ohne Kombination mit anderen Präparaten nicht zur Ausheilung der Malaria-Infektion. Außerdem kann der Wirkstoff wegen seiner kurzen Wirkungsdauer auch nicht zur Vorbeugung eingesetzt werden.
Pro Jahr werden laut WHO weit mehr als 360 Millionen Therapien auf Basis von Artemesinin durchgeführt, meist in Kombination mit anderen Wirkstoffen. Die Substanz ist mittlerweile so erfolgreich, dass es in vielen Regionen als Mittel der ersten Wahl zur Behandlung der Malaria gilt.
Artemesinin stammt aus der Pflanze Artemisia Annua, die im Deutschen als einjähriger Beifuß und im chinesischen als Qing hao gezeichnet wird. Sie wurde erstmals in einem über 2.000 Jahre alten Dokument erwähnt, das in den siebziger Jahren in dem Grab Mawangdui in Hunan gefunden wurde.
Damals kannte die chinesische Medizin etwa 240 Rezepturen, die bis zum 16. Jahrhundert auf etwa 60.000 Vorschriften anwuchsen. (Unschuld 2015)
Um 1960 begann in China eine intensive Suche nach effektiven Malariawirkstoffen, um Vietnam während des Krieges gegen die USA zu unterstützen.
Das Team um die Pharmakologin Youyou Tu wählte insbesondere Beifußpflanzen für ihre Tests aus, weil sie in alten Rezeptur-Handbücher zur Behandlung von Krankheitserscheinungen wie „Sumpffieber“ empfohlen wurden, die der modernen Beschreibung der Malaria ähnelten.
Als es dann tatsächlich gelang, den Wirkstoff Artemesinin in reiner Form herzustellen, stand plötzlich ein Mittel zur Verfügung, dass selbst bei Resistenzen gegen andere Substanzen punktgenau wirksam eingesetzt werden konnte.
Alles was bei der Anwendung der traditionellen pflanzenmedizinischen Rezepturen eine wichtige Bedeutung hatte, wie die schamanistischen Rituale der Anwendung, die Beimischungen anderen Substanzen und die unterschiedlichen Aufbereitungsarten, wurde von Vouyou Tu zur Seite geschoben. Ihr und ihren Auftraggebern lagen der reine spezifische Effekt am Herzen, und nicht die eher psychologischen Systemwirkungen.
Deshalb geht der Nobelpreis in diesem Fall sicher nicht an die „TCM“, zumal eine TCM als medizinisch-philosophisch-religiöser Methoden-Mix gar nicht definiert ist.
Ausgezeichnet wurde vielmehr eine, inzwischen auch in China erfolgreiche, Strategie der westlichen Medizin. Ähnlich, wie es auch schon lange zuvor gelungen war, aus traditionellen Giften lateinamerikanischer Ureinwohner den reinen Malaria-Wirkstoff Quinin zu isolieren.
Die Artemesinin-Geschichte noch geht weiter
2008 wurde erstmals über Resistenzen gegen Arteseminin im westlichen Kambodscha berichtet (Noedl). Auch die Resistenzen gegen andere Medikamente wie Chloroquin oder Sulfadoxin-Pyrimethamin hatten einst ihren Ursprung in West-Kambodscha und verbreiteten sich von dort weltweit.
Dann wurde 2009 für den Bereich der nordwestlichen Grenze Thailands, etwa 800 Kilometer von Westkambodscha entfernt, über Therapieversager der Kombination Artesunate/Mefloquin beobachtet. (Carrara). Und schließlich wurden dann ab 2012 Artemesininresistenzen auch in Afrika beobachtet. (WHO 2015)
Resistenzen entwickeln sich durch Selektion von wenigen Erregern, die eine ansonsten möglicherweise erfolgreiche Behandlung überleben und sich zu neuen Stämmen entwickeln. Das geschieht bei Malaria häufig, wenn nur eine Substanz, ggf. falsch dosiert, in der Behandlung angewendet wird. Oder wenn das eingesetzte Medikament von schlechter Qualität war oder gar gefälscht wurde. Oder wenn es missbräuchlich bei „Kopfschmerzen“ oder „Grippe“ eingenommen wurde.
Studien in Tansania zeigen, dass Routinelabore 53% der untersuchten Blutausstriche als positiv testeten, während der Erreger lediglich bei zwei Prozent der untersuchten Proben tatsächlich vorlag. (Kahama-Maro 2011) Viele Menschen erhalten daher eine falsch positiv Malaria-Diagnose. Oder sie werden vielleicht in Endemie-Gebieten erst gar nicht untersucht und gleich unnötig behandelt, nach dem Motto: „Viel hilft viel: sicherheitshalber. Es schadet ja nichts“.
Die Arzneimittelmärkte werden in vielen Schwellen und Entwicklungsländern kaum und z.Z. nicht kontrolliert. Deshalb können auch korrekt hergestellte Medikamente, die schließlich in Krämerläden oder auf Markständen landen, durch die falsche Lagerung unbrauchbar oder vielleicht auch giftig geworden sein. Patienten in Ghana und Kamerun hatten bei einer Untersuchung nur eine Chance von etwa 60%, Malariamedikamente in guter Qualität zu erhalten. Und in Nigeria scheinen nur 36% verkauften Malariamedikamente dem internationalem Standard (WHO 2011). Gefälschte Malariamedikamente werden (u.a. in Indien und in China) sehr professionell hergestellt, so dass sie für Patienten kaum erkennbar sind. (Newton 2011). Bei über 1.400 zufällig und repräsentativ ausgewählten Medikamentenproben in sieben Ländern Südostasiens waren bei mindestens 35% die Inhaltsstoffe unterdosiert oder gar nicht vorhanden. Von 919 untersuchten Verpackungen stellten sich 46% als gefälscht heraus. In 21 Ländern im subsaharischen Afrika waren die Inhaltstoffe bei 35% fehlerhaft. (Nayyar 2012)
Gesundheitsmarkt in Schwellen- und Entwicklungsländern ist eben häufig ein Krankheits-Markt. (Wilson 2012, Weisser 2008).
Was hat das mit „TCM“ zu tun?
Die Ursprünge der TCM, ein Methoden-Gemisch, das erst unter Mao so bezeichnet wurde, entstammen
- aus einem philosophischen Konzept, das, ähnlich wie im antiken Griechenland darauf zielte, Menschen dabei zu helfen gesund zu bleiben,
- aus schamanistischen Versöhnungsritualen mit den Geistern und Ahnen,
- aus lindernd wirkenden Pflanzenextrakten.
Alle Behandlungen, die aus diesen drei Wurzeln entstanden, beruhten auf nicht-spezifischen oder systemischen Wirkungen. Und diese Effekte wurden bei der spezifischen Anwendung der Rein-Substanz Artemesinin bewusst vernachlässigt.
Das philosophische Grundkonzept des Heilens ist aber wichtig, weil bei der rein kommerziellen Vermarktung eines industriell gefertigten Medikamentes, die Behandlung leicht ihren Beziehungs-Sinn verlieren kann. Geistlose „Waren-Medizin“ mit hoch-wirksamen Substanzen kann dann hoch-gefährlich sein. Eigentlich müsste die Pharmakologie der ärztlichen Ethik dienen, und nicht umgekehrt. Wo das so ist, wächst das Interesse für die Lebensumstände der Patienten. Die Fragen, warum Malariaerreger übertragen werden, und wie Personen die besonders gefährdet, besonders geschützt werden können, gewinnen dann an Bedeutung. Artemesinin ist nur dann hochwirksam, wenn „ein Kind bereits in den Brunnen gefallen ist“. Effektiver wäre es natürlich darüber nachzudenken, wie es möglichst nicht hineinfällt.
Die schamanistische Heilung ist auch in gewisser Weise auch von Bedeutung. Sie versöhnt mit Tabus, die überschritten wurden, und sie lindert Stress als psychologische Ursache von Krankheit. Das kann hochwirksam sein: Deshalb heilt scheinbar „nichts“, wenn das Gefühl entsteht, dass es „gut werde“.
Diese so genannte „Placebo“-Wirkung kann als „Individuelle Gesundheitsleistung“ profitabel genutzt werden, wobei in Malaria-Gebieten auch sehr spezifisch wirksame Substanzen, selbst Artemesinin, kommerziell als „Pseudo-Placebos“ eingesetzt werden können, z.B. bei „unklarem Unwohlsein“. Für das Auslösen heilsamer System-Effekte sind Täuschung oder Schein-Rituale völlig überflüssig, sofern eine optimale Arzt-Patienten-Beziehung besteht. Und die ist auch dann unverzichtbar, wenn hoch-spezifisch-wirksame Substanzen wie Artemesinin eingesetzt werden.
Die Idee, Artemesinin, dem Konzept der modernen Medizin entsprechend, als Reinsubstanz zu vermarkten, führte zwangsläufig zu Resistenz-Entwicklungen. Schon bald stellte sich heraus, dass eine Kombination von Wirkstoffen die Entstehung von Resistenzen wirkungsvoll verhindern kann. (Cui 2011). Und dann wurde klar, warum Malaria-Erreger über 2.000 Jahre lang keine Strategien gegen Beifuß-Anwendungen entwickeln konnten:
Weil Auszüge aus ganzen Pflanzen, also Molekülgemische aus spezifischen und nicht-spezifischen Wirkstoffen, angewendet wurden, und damit das Risiko für Resistenzentwicklungen sinkt. (Elfawal 2015)
Literatur
- Elfawal M et al: Dried whole-plant Artemisia annua slows evolution of malaria drug resistance and overcomes resistance to artemisinin, PNAS 2015, 112(3)821–826
- Gaudiana MC, Di Maggio A, Cocchieri E, et al. Medicines informal market in Congo, Burundi and Angola: counterfeit and sub-standard antimalarials. Malar J 2007; 6: 22.
- Nayyar G et al.: Poor-quality antimalarial drugs in southeast Asia and sub-Saharan Africa, 2012, The Lancet Infectious Diseases, 12(6):488-496,
- Newton P et al.: Poor quality vital anti-malarials in Africa. An urgent neglected public health priority, Malaria Journal 2011, 10:352
- Newton PN, Fernández FM, Plancon A, et al. A collaborative epidemiological investigation into the criminal fake artesunate trade in South East Asia. PLoS Medicine 2008; 5: e32.
- Weiser T et al.: An estimation of the global volume of surgery: a modelling strategy based on available data, The Lancet 2008, 372:139-144
- WHO 2010: Assessment of medicines regulatory systems in sub-Saharan African countries An overview of findings from 26 assessment reports
- WHO 2011: Survey of the quality of selected antimalarial medicines circulating in six countries of sub-Saharan Africa
- Wilson R et a..: Patient safety in developing countries: retrospective estimation of scale and nature of harm to patients in hospital. BMJ 2012;344:e832, Page 1-14, 13.03.2012
- Carrara VI, Ashley EA, et al. Changes in the treatment responses to artesunate-mefloquine on the northwestern border of Thailand during 13 years of continuous deployment. PLoS One 2009; 4: e4551.
- Cui W. WHO urges the phasing out of artemisinin based monotherapy for malaria to reduce resistance. BMJ 2011; 342:d2793.
- Kahama-Maro J, D´Acremont V, Mtasiwa D, Genton B, Lengeler C. Low quality of routine microscopy for malaria at different levels of the health system in Dar es Salaam. Malaria Journal 2011; 10: 332.
- Newton PN, Green MD, Mildenhall DC, et al. Poor quality vital anti-malarials in Africa – an urgent neglected public health priority. Malaria Journal 2011; 10: 352.
- Noedl H, Se Y, Schaecher K, et al. Evidence of artesiminin-resistant malaria in Western Cambodia. N Engl J Med 2008; 359: 2619-20.
- Phyo AP, Nkhoma S, Stepniewska K, et al. Emergence of artemisinin-resistant malaria on the western border of Thailand: a longitudinal study. The Lancet 2012; 5. April
- Unschuld P: Süddeutsche 09.10.2015 – Wahre chinesische Medizin, 2012 – Akupunktur 2004
- WHO 2015: Q&A on artemisinin resistance
- WHO 2011: Untersuchung zur Qualität der Malariamedikamente in sechs afrikanischen Ländern

